Contenido
El corazón durante el embarazo
Adaptaciones cardiovasculares durante un embarazo normal
En un embarazo normal se producen una serie de cambios cardiovasculares, ellos son:
- Aumento del gasto cardíaco.
- Distensibilidad arterial.
- Volumen de líquido extracelular o la disminución de la presión arterial (PA).
- La distensibilidad periférica total.
Durante el embarazo, la PA (presión arterial) media disminuye gradualmente hasta llegar a su pico más bajo entre las semanas 16 y 20. A partir de la mitad del tercer trimestre comienza a subir hasta llegar a unas cifras cercanas a las de antes del embarazo.
Esta disminución de la PA afecta tanto a la PA sistólica (PAS) como a la PA diastólica (PAD), aunque la disminución de la PAD es mayor.
Además, el flujo sanguíneo hacia ciertos órganos aumenta para cubrir las mayores necesidades metabólicas de los tejidos, de modo que el retorno venoso y el gasto cardiaco aumentan drásticamente durante el embarazo.
Factores que influyen
Aunque todavía no se conocen con exactitud los mecanismos que median los cambios en la hemodinámica sistémica, hay una serie de factores implicados en los cambios fisiológicos del sistema vascular que ocurren durante el embarazo y ellos son:
- Gasto cardiaco va aumentando durante los primeros dos trimestres hasta alcanzar sus valores más altos hacia la semana 16 de gestación. En la quinta semana de gestación ya se encuentra establecido este aumento del gasto cardíaco, que llega hasta un 50% por encima de los valores previos al embarazo entre las semanas 16 y 20. A las 20 semanas deja de subir y permanece elevado hasta el parto. Esta elevación se asocia con un aumento del volumen sistólico y la frecuencia cardíaca (FC).
- Presión circulatoria media de llenado, un determinante principal del retorno venoso, sube durante el embarazo; por el contrario, la resistencia del retorno venoso se reduce sustancialmente.
- El aumento del gasto cardiaco y la ligera bajada de la PA en el embarazo se asocian con una importante disminución de la resistencia vascular sistémica.
- Resistencia periférica total disminuye al principio del embarazo y sigue bajando durante el segundo y el tercer trimestre, cada vez con menos intensidad a medida que se aproxima el parto.
- Distensibilidad arterial también sufre ciertos cambios: va aumentando durante el primer trimestre y permanece elevada durante el resto del embarazo.
- Producción de óxido nítrico (NO) aumenta durante el embarazo normal, y este aumento está implicado en la vasodilatación que ocurre en el embarazo.
- Inhibición de la síntesis de NO en modelos animales disminuye el descenso de la resistencia periférica total y el aumento del gasto cardiaco asociados con el embarazo.
De modo que en un embarazo normal se produce la disminución de la poscarga, tanto de la estática como de la pulsátil.
Factores Hormonales
- Estrógenos y la relaxina, implicados en la estimulación de la producción de óxido nítrico (NO) en el embarazo.
- Relaxina, producida principalmente por el cuerpo lúteo, reduce permanentemente la resistencia periférica total y aumenta el gasto cardiaco y la distensibilidad arterial sistémica.
- Neutralización por anticuerpos de la relaxina endógena circulante durante la primera etapa del embarazo disminuye las alteraciones del gasto cardiaco, la resistencia vascular sistémica y la distensibilidad arterial.
Se piensa que estos efectos de la relaxina están mediados por interacciones entre los receptores de la endotelina B y el óxido nítrico NO, con lo que la relaxina parece estar implicada en muchas de las adaptaciones cardiovasculares del embarazo a través de mecanismos independientes del óxido nítrico NO.
Embarazo y cardiopatía
A pesar de que afecta sólo a un pequeño número de casos; la cardiopatía en el embarazo causa una significativa morbimortalidad no obstétrica en la madre y el feto.
El embarazo es un estado que se asocia a cambios hemodinámicos importantes, específicamente a expansión del volumen y aumento del gasto cardíaco, lo que en el contexto de la cardiopatía subyacente en el embarazo puede originar una descompensación cardíaca y la muerte del feto.
Además de los cambios hemodinámicos impuestos por el propio embarazo, durante el parto pueden darse factores como:
- Vasodilatación periférica inducida por la anestesia.
- Pérdida de sangre, que agraven la disfunción cardiaca en mujeres con una cardiopatía subyacente importante.

Enfermedades asociadas con alto riesgo de complicaciones en mujeres embarazadas
|
|
|
|
|
|
La detección de cardiopatías congénitas es cada vez más prevalente en mujeres en edad de concebir, gracias a las nuevas modalidades de diagnóstico y técnicas de reparación.

La cardiopatía adquirida es más prevalente ahora que muchas mujeres están posponiendo el embarazo, con el consiguiente aumento del riesgo de enfermedad cardiovascular por hipertensión (HT), diabetes mellitus y obesidad. Es de vital importancia realizar una evaluación de riesgos en mujeres con una cardiopatía subyacente.
De un estudio prospectivo que estudió a 562 mujeres con cardiopatía, el 13% de los embarazos se complicaron con eventos cardíacos primarios, definidos como:
- Edema
- Arritmia
- Infarto cerebral
- Muerte cardíaca
Los predictores de eventos cardíacos utilizados en este estudio fueron:
- Episodios cardíacos previos o arritmias.
- Una clase funcional deficiente (definida como insuficiencia cardíaca [IC] III-IV según la New York Heart Association [NYHA]) o cianosis.
- Obstrucción cardiaca izquierda (área de la válvula mitral < 2cm2, área de la válvula aórtica < 1,5cm2 o gradiente máximo de presión en el tracto de salida del ventrículo izquierdo [VI] > 30 mmHg).
- Disfunción del VI, definida como fracción de eyección (FE) del VI < 40%.
Es imprescindible que se aconseje a las mujeres con enfermedades cardiacas, adquiridas o congénitas, no quedarse embarazadas, y que se las someta a evaluación y seguimiento adecuados si es pertinente.
Insuficiencia cardíaca
Especialmente en el tercer trimestre del embarazo, los cambios hemodinámicos pueden causar una descompensación clínica en mujeres con miocardiopatías subyacentes. Aquí su descripción:
En la exploración física de las embarazadas es normal observar:
- Taquicardia.
- Ritmo de galope S3.
- Soplo sistólico.
- Edema periférico.
- En ocasiones, distensión venosa yugular, lo que puede dificultar el diagnóstico de IC.
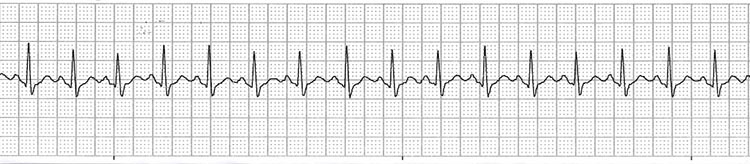
También es frecuente que muchas embarazadas sufran síntomas como disnea u ortopnea, que pueden ocultar una disfunción del VI subyacente. En estos casos puede ser útil el uso de pruebas diagnósticas que midan la concentración de péptido natriurético cerebral o el ecocardiograma.
Las mujeres con una disfunción sistólica del VI constante como enfermedad de base pueden tener un embarazo sin percances si el cardiólogo y el obstetra realizan un seguimiento coordinado. Se debe vigilar descompensación tanto de la madre como del feto, aunque bien es cierto que el riesgo asociado sigue siendo más elevado para ambos.
Medicación
- En este tipo de pacientes, los objetivos del tratamiento médico son aliviar la sobrecarga de volumen con diuréticos y optimizar el tratamiento médico para controlar la PA y reducir la sobrecarga.
- El manejo de las embarazadas con IC debe ser similar al de los pacientes que no lo están, excepto en el caso del uso de inhibidores de la enzima de conversión de la angiotensina o antagonistas de los receptores de la angiotensina II, por su elevado riesgo de efectos adversos para el feto.
- A cambio, la reducción de la poscarga se puede conseguir con vasodilatadores arteriales como la hidralazina como único fármaco o en combinación con nitratos de acción prolongada.
- Los bloqueadores beta suelen ser seguros en embarazadas con disfunción sistólica crónica, pero deben evitarse en las que tengan IC aguda descompensada.
- Es preferible usar bloqueadores beta-1 selectivos para minimizar la vasodilatación periférica y la relajación uterina inducidas por los agentes que producen bloqueo beta-2.
- La digoxina, un agente inotrópico, es por lo general segura en el embarazo, pero se debe hacer un seguimiento de sus concentraciones, ya que un exceso de digoxina puede tener resultados perjudiciales.
- Las mujeres que presentan IC descompensada suelen necesitar una terapia diurética más agresiva y, en ocasiones, agentes inotrópicos de refuerzo en combinación con dobutamina o inhibidores de las fosfodiesterasas, como la milrinona, que también ayuden a la vasodilatación.

Anticoagulantes
Tanto la IC como el embarazo están asociados a un estado de hipercoagulación, y no existen unas guías claras sobre su manejo en embarazadas con disfunción sistólica significativa del VI. Aunque en pacientes con una FE < 30-35% se puede usar la anticoagulación profiláctica para prevenir los trombos intracardiacos y las embolias.
La warfarina suele estar contraindicada durante el primer trimestre del embarazo por su teratogenicidad, pero en su lugar se puede usar heparina no fraccionada (HNF) o heparina de bajo peso molecular (HBPM).
Las guías actuales recomiendan HBPM o HNF subcutánea dos veces al día durante el embarazo o dos veces al día hasta la semana 13, seguida de warfarina desde la semana 13 a la 35, para volver a la HBPM o HNF hasta el parto.
Patologías durante el embarazo
- Miocardiopatía periparto
- Enfermedad valvular
- Arritmias
- Preeclampsia
- Cardiopatías congénitas
- Tetralogía de Fallot
- Hipertensión pulmonar
- Síndrome de Eisenmenger
- Síndrome de Marfan
Conclusiones
La mejora del diagnóstico y el tratamiento de los pacientes con cardiopatías congénitas, en combinación con el creciente número de mujeres que posponen el embarazo, han aumentado la incidencia del riesgo de complicaciones cardiovasculares en las gestantes.
Se han identificado diferentes factores asociados con el aumento de complicaciones en la madre y el feto durante el embarazo y ellos son:
- Clase funcional deficiente (clase III-IV de la NYHA) o la cianosis.
- Antecedentes de eventos cardiacos o arritmias.
- Obstrucción del VI (EM o EA de moderada a grave).
- Función sistólica del VI limitada (FEVI ≤ 40%).
Se deberá recomendar a estas pacientes que descansen adecuadamente y tratar alteraciones que se pueden corregir, como la anemia. A las pacientes con ciertas características de riesgo, como la HT pulmonar, el síndrome de Marfan con dilatación de la aorta o una función sistólica del VI muy reducida, se les debe aconsejar que eviten el embarazo.
El parto vaginal supone un riesgo menor de complicaciones en la mayoría de las cardiopatías, pero en el caso de mujeres con ciertas enfermedades o con partos prolongados o difíciles, puede indicarse el parto por cesárea.
Para optimizar los resultados en las mujeres embarazadas con una cardiopatía subyacente, el obstetra y el cardiólogo deben realizar su seguimiento y su evaluación con un enfoque de «trabajo en grupo».
Gracias por leer El corazón durante el embarazo !
Información del autor
- Revista española de Cardiología, Vol. 64 Núm.11, Noviembre 2011.
- https://lucesdelsiglo.com.mx/noticias/cardiopatias–en-el-embarazo/39120, imagen
- https://es.slideshare.net/LuisJosePayaresCelins/estenosis-aortica-luisjomd, imagen
- https://ematrona.com
- By DrJanaOfficial (Own work) [CC BY-SA 4.0], via Wikimedia Commons
- By Internet Archive Book Images [No restrictions], via Wikimedia Commons
Última actualización: [20/03/2024]

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica

Tos nerviosa o seca: ¿Qué la diferencia de otros tipos de tos?

Enfermería empírica


