Contenido
Infección del (HPV) carcinogénico
Investigación en mujeres de establecimientos educativos
Introducción
El siguiente artículo es una Investigación de la frecuencia y los factores de riesgo de la infección prevalente, incidente y persistente por HPV en mujeres jóvenes reclutadas de establecimientos educativos y no de centros asistenciales.
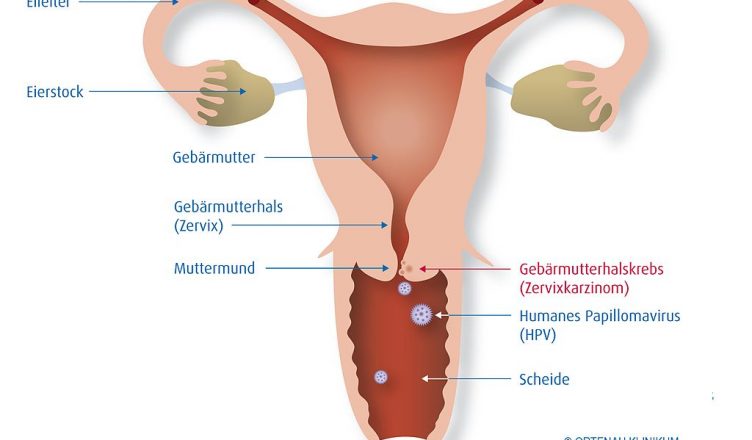
Todos los años se diagnostica un cáncer invasivo de cuello de útero a 500.000 mujeres, y todos los años mueren 250.000 por esa misma causa, principalmente en los países en desarrollo.
La infección persistente con un papilomavirus humano (HPV) carcinogénico es un prerrequisito para el cáncer cervical, y cerca del 20% de las mujeres con infección persistente por el HPV en el cuello uterino desarrollará en los 5 años siguientes una neoplasia intraepitelial cervical o un cáncer cervical.
Genotipos
Los genotipos HPV 16 y 18 son los responsables de casi el 70% de los cánceres cervicales, mientras que un 30% restante está causado por otros tipos de HPV carcinogénicos.
El tipo 16 es el más carcinogénico a juzgar por el número de casos de neoplasia intraepitelial cervical o de cáncer cervical con los que está relacionado.
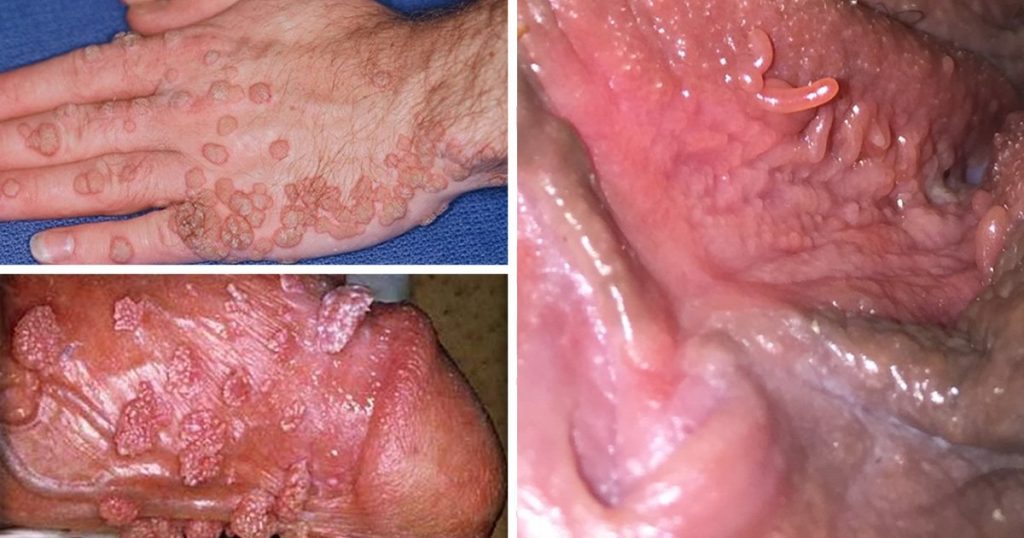
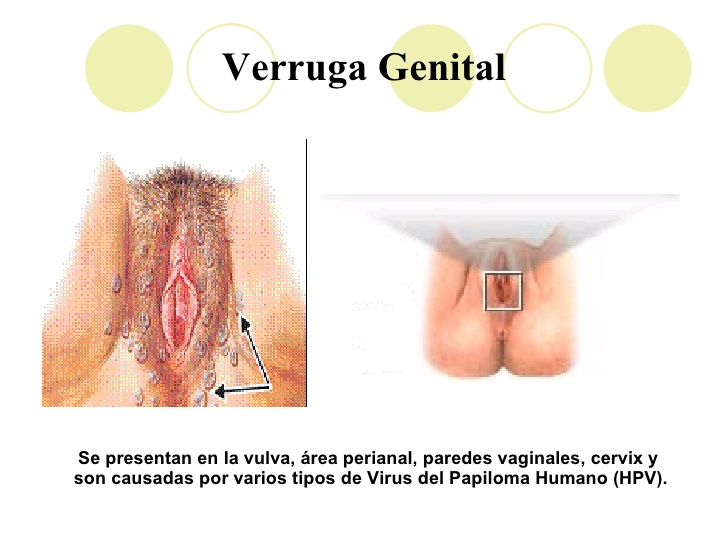
Los genotipos de bajo riesgo como el 6 y el 11 causan sobre todo verrugas genitales. Aunque las infecciones virales por el HPV son las infecciones transmitidas sexualmente más comunes, la mayoría de ellas son transitorias y asintomáticas; casi el 70% de las infecciones nuevas se resuelve dentro del año.
La vacunación contra los tipos 16 y 18 del HPV protege contra la neoplasia intraepitelial cervical. Desde 2008, en todo el Reino Unido se aplica el programa de vacunación contra los tipos 16 y 18 del HPV carcinogénico a las adolescentes mujeres en edad escolar.
Estos datos son esenciales para monitorear el impacto de los programas de vacunación y guiar la continua introducción de pruebas de HPV.
Objetivo
Investigar la frecuencia y los factores de riesgo de la infección prevalente, incidente y persistente por el HPV carcinogénico en mujeres jóvenes antes de la introducción de la vacunación contra los tipos 16 y 18 del HPV para las niñas en edad escolar.
Material y métodos
Estudio de cohorte realizado en 20 universidades londinenses y otros centros educativos en el que participaron 2.185 estudiantes mujeres sexualmente activas de 16 a 27 años, (promedio, 21 años), el 38% de las cuales pertenecía a una minoría étnica y participó del estudio sobre el cribado de clamidia POPI (prevención de la infección pélvica), entre los años 2004 y 2008.
Estas mujeres se hicieron un auto hisopado vaginal y contestaron un cuestionario al comienzo del estudio. Al cabo de un seguimiento medio de 16 meses, 821 mujeres (38%) volvieron a remitir otro hisopado vaginal por correo. En 2009-10 se investigó el HPV en las muestras almacenadas.
Resultados
- El 18,5% de las muestras de la cohorte (404/2185 mujeres) dio un resultado positivo para el HPV carcinogénico al comienzo del estudio, incluyendo un 15,0% (327) de positividad para los genotipos carcinogénicos sin vacuna.
- El informe de tener ≥2 parejas sexuales en el año previo y la vaginosis por bacterias o por Chlamydia trachomatis concurrente fueron los factores de riesgo para la infección prevalente por HPV.
- La infección con ≥1 tipos nuevos de HPV se halló en el 17,7% (145/821) de las muestras obtenidas durante el seguimiento, dando una incidencia estimada anual de infección por HPV carcinogénico del 12.9%.
- La infección incidente fue más común en las mujeres con ≥2 parejas sexuales en el año previo, menores de 20 años, de raza negra o con vaginosis por C. trachomatis al comienzo del estudio.
- Las parejas múltiples fueron el único factor de riesgo independiente para la infección incidente (riesgo relativo ajustado: 1,99).
- De las 143 mujeres con infección por HPV carcinogénico al comienzo del estudio, 20 (14%) tenían infección por el mismo tipo de HPV carcinogénico detectado después de 12-28 meses.
- De estas mujeres, 13 (65%) tenían una infección re detectada de HPV, de los tipos 16 o 18, y 9 (45%) una infección con los genotipos de HPV carcinogénico sin vacuna.
Comentarios
Hallazgos principales
En esta cohorte basada en la comunidad de estudiantes mujeres de diferentes etnias, la prevalencia y la incidencia anual del HPV carcinogénico fue del 18% y 13% y el informe de parejas sexuales múltiples en los 12 meses previos fue un predictor independiente de infección prevalente e incidente.
De las mujeres que volvieron a remitir una muestra vaginal luego de una media de 16 meses de seguimiento, el 14% con infección basal (que es el 2% general) tenían infección por HPV persistente o re detectada, con el mismo genotipo carcinogénico. Casi la mitad de esas mujeres tenía infección persistente o re detectada con genotipos HPV sin vacuna.
Fortalezas
- Los autores informan que este es el primer estudio de cohorte del Reino Unido sobre la infección por HPV carcinogénico en mujeres reclutadas de establecimientos educativos y no de centros asistenciales.
- Brinda datos basales útiles sobre la infección por HPV en Inglaterra antes de la introducción del programa de vacunación.
- Permitió investigar la asociación de la infección por HPV carcinogénico con C. trachomatis, M. genitalium, N. gonorrhoeae o, la vaginosis bacteriana.
- Más de un tercio de las mujeres que volvieron a remitir muestras vaginales al cabo de un seguimiento promedio de 16 meses eran adolescentes, muchas de minorías étnicas.
- Aunque la raza negra se asoció con la infección prevalente por HPV en el análisis univariado, no fue un factor de riesgo independiente de infección significativo.
- Por último, el estudio brinda nueva información sobre las características demográficas, tabaquismo y sexuales en Inglaterra.
Debilidades
- La principal debilidad del estudio, dicen los autores, es que no se basó en la población, lo que limita la generalización de los hallazgos.
- Sin embargo, entre los datos disponibles en la actualidad, éstos pueden ser los mejores en cuanto a tener una cohorte basada en la comunidad de mujeres jóvenes del Reino Unido.
- Una encuesta poblacional reciente realizada en Escocia que fue enviada a 5.500 mujeres >21 años que no intervinieron en el cribado y que fueron invitadas en enviar muestras del hisopado vaginal por correo para las pruebas de HPV, tuvo una tasa de respuesta del 13%.
- Dichos autores ofrecen 3 razones para explicar la posibilidad de que ellos hayan subestimado la incidencia anual de la infección por el HVP carcinogénico.
- Solo el 38% de la cohorte reenvió las muestras vaginales por correo correspondientes al seguimiento, de manera que los datos sobre la incidencia (y sobre la re detección o persistencia) están basados en un grupo autoseleccionado probablemente de menor riesgo, ya que está compuesto por mujeres de más edad y con menor probabilidad de ser fumadoras o de pertenecer a un minoría étnica.
- Hicieron un seguimiento prolongado en reemplazo del tiempo en riesgo de infección, por lo cual pudieron haber sobrestimado el tiempo de riesgo y subestimado la incidencia.
- Como la duración media de la infección por HPV es de casi 8 meses, es probable que los investigadores hayan perdido algunos casos de mujeres que adquirieron o limpiaron una infección por HPV nueva en el intervalo medio de 16 meses entre la prueba basal y el hisopado del seguimiento.
- Ellos también mencionan que no pueden estar seguros de que algunos casos de persistencia del HPV correspondiera a casos que no se habían resuelto o bien que haya habido una reinfección con el mismo genotipo.
- El tamaño de la muestra estuvo limitado a 2.185 mujeres que participaron del estudio POPI y 821 que intervinieron en el seguimiento, limitando el poder para identificar y hacer ajustes por factores de riesgo.
- Los investigadores consideran que debido al pequeño número de mujeres con infección persistente o re detectada pudieron no haberse evaluado en forma más precisa los factores de riesgo relacionados.
- Sin embargo, el tamaño de otros estudios de cohorte fue similar.
- Los auto hisopados vaginales eran confiables para la detección de los tipos de HPV, pueden diferir de los hisopados cervicales.
- En las muestras que en el cribado fueron positivas para la infección por el HPV pero que fueron negativas en el análisis de genotipificación del HPV, fueron consideradas indicadores de menor sensibilidad (a pesar de la elevada tasa de positividad de la β-globina que indica la integridad de la muestra).
- Todo esto lo atribuyen a su prolongado almacenamiento.
- Finalmente, agregan, los hallazgos pueden no ser aplicables a diferentes poblaciones como las de los países en desarrollo o mujeres que se atienden en los consultorios de afecciones genitourinarias, planificación familiar o, en las clínicas de los hospitales.
Comparación con otros estudios
La mayoría de los genotipos del HPV carcinogénico hallada por los investigadores fueron los tipos 16, 18, 51, 52, y, 59, similar a los hallados en otros estudios del Reino Unido e internacionales realizados en hombres.
En los informes que surgen de estudios clínicos, los factores de riesgo de infección prevalente e incidente por el HPV carcinogénico fueron similares a los de otras infecciones de transmisión sexual:
- Parejas sexuales múltiples
- Juventud
- Minoría étnica
- Coinfección
La asociación inesperada del HPV prevalente con el uso de condón puede deberse a que es muy posible que las personas que más usan condones sean las que están en mayor riesgo.
Otros también han encontrado que el uso del preservativo no brindó protección contra la infección por el HPV, aunque si puede hacerlo su uso regular.
Sin embargo, la causa que explica casi todos los casos de cáncer cervical es la infección persistente por el HPV carcinogénico.
Ho y col. comprobaron que el 28% (7/25) de las mujeres con HPV 16 detectado al comienzo del estudio tuvieron infección persistente por el HPV 16 durante 24 meses, similar a la tasa de re detección hallada en el presente estudio (24%; 11/46); del mismo modo, se halló que la infección persistente durante 6 meses no se asoció con el tabaquismo, pero los números fueron pequeños.
Otro informe de una población seleccionada de mujeres con citología anormal dudosa o levemente anormal también mostró que la infección persistente por el HPV no se asoció con el cigarrillo, excepto posiblemente en las mujeres que fumaban más de 20 cigarrillos diarios.
Implicancias del estudio
Muchas mujeres con diagnóstico de infección del cuello uterino por un HPV carcinogénico tienen la preocupación de estar en riesgo de desarrollar un cáncer cervical.
Aunque se las puede tranquilizar por el hecho de que la mayoría de las infecciones nuevas se resuelven espontáneamente, “nosotros comprobamos que 1 de cada 7 mujeres con infección por el HPV carcinogénico al comienzo del estudio tuvieron infección persistente o re detectada hasta 28 meses del seguimiento; casi la mitad de esas infecciones se debían a genotipos carcinogénicos no cubiertos por las vacunas contra el HPV.”
En septiembre de 2012, el programa de vacunación anti-HPV para todo el Reino Unido cambiará la vacuna bivalente contra los tipos 16 y 18 del HPV por la vacuna cuadrivalente, la cual también actúa contra los tipos 6 y 11.
Ambas vacunas brindan cierta protección contra la neoplasia intraepitelial cervical asociada a los tipos 31, 33, 45, 52, y 58 del HPV carcinogénico, por protección cruzada, aparentemente con mayor poder que la bivalente.
Casi el 20-30% de los cánceres cervicales y muchas infecciones persistentes se deben a los genotipos sin vacunas, cuando se disponga de vacunas de amplio espectro, incluyendo las que incluyen los 5 genotipos carcinogénicos adicionales, será necesario volver a evaluar la elección de las vacunas.
Mientras tanto, a las mujeres vacunadas y no vacunadas se les debe informar acerca de la importancia de hacer controles citológicos continuos y/o pruebas para el HPV.
Las guías nuevas en inglés recomiendan que se investigue la infección por el HPV en las muestras cervicales de mujeres con discariosis borderline o leve.
Las mujeres con pruebas positivas deben hacerse una colposcopia mientras que las mujeres con resultados negativos solo tendrán que continuar con los estudios de rutina.
Pero los encargados de formular políticas necesitan más evidencias para reconocer a las mujeres con más riesgo de HPV carcinogénico, como también cuáles son los análisis de cribado apropiados para determinar su genotipo y el intervalo entre los tests.
Conclusiones
En el primer estudio de cohorte del HPV carcinogénico en mujeres jóvenes de la comunidad, el antecedente de parejas sexuales múltiples fue un predictor independiente de infección prevalente e incidente.
Fue común la infección con genotipos carcinogénicos no cubiertos por las vacunas. Aunque las vacunas contra el HPV ofrecen una protección cruzada parcial contra algunos HPV carcinogénicos sin vacunas, las mujeres inmunizadas requerirán el cribado cervical.
Información del autor
- Schiffman M, Wentzensen N, Wacholder S, Kinney W, Gage JC, Castle PE. Pruebas de virus del papiloma humano en la prevención del cáncer cervical. J Natl Cancer Inst 2011; 103: 368-83.
- Steben M, Duarte-Franco E. Infección por virus del papiloma humano: epidemiología y fisiopatología. Gynecol Oncol 2007; 107: S2-5.
- Castle PE, Rodriguez AC, Burk RD, Herrero R, Wacholder S, Alfaro M, et al. Persistencia a corto plazo del virus del papiloma humano y riesgo de precáncer cervical y cáncer: estudio de cohorte basado en la población. BMJ 2009; 339: b2569.
- Woodman CBJ, Collins S, Winter H, Bailey A, Ellis J, Prior P, et al. Historia natural de la infección por el virus del papiloma humano cervical en mujeres jóvenes: un estudio de cohorte longitudinal. Lancet 2001; 357: 1831-6.
- Ronco G, Arbyn M, Segnan N. Cribado cervical según la edad y el estado del VPH. BMJ 2009; 339: b3005.
- Ho GYF, Bierman R, Beardsley L, Chang CJ, Burk R. Historia natural de la infección por el virus del papiloma cervicovaginal en mujeres jóvenes. N Eng J Med 1998; 338: 423-8.
- Winer RL, Hughes JP, Feng Q, Xi LF, Cherne S, O’Reilly S, et al. Historia natural temprana del incidente, infecciones por virus del papiloma humano de tipo específico en mujeres jóvenes sexualmente activas. Cancer Epidemiol Biomarkers Prev 2011; 20: 699-707.
- Harper DM, Franco EL, Wheeler C, Moscicki AB, Romanowski B, Roteli-Martins C, et al. Eficacia sostenida hasta 4.5 años de una vacuna bivalente de partículas similares al virus L1 contra el virus del papiloma humano tipos 16 y 18: seguimiento de un ensayo de control aleatorizado. Lancet 2006; 367: 1247-55.
- Romanowski B. Protección a largo plazo contra la infección cervical con el virus del papiloma humano: revisión de las vacunas disponibles actualmente. Hum Vaccin 2011; 7: 161-9.
- Brabin L, Roberts S, Stretch R, Baxter D, Chambers G, Kitchener H, et al. Absorción de las dos primeras dosis de la vacuna contra el virus del papiloma humano por parte de colegialas adolescentes en Manchester: estudio de cohorte prospectivo. BMJ 2008; 336: 1056-8.
- Moser K, Patnick J, Beral V. Desigualdades en el uso informado de exámenes de detección de mama y cuello uterino en Gran Bretaña: análisis de datos de encuestas transversales. BMJ 2009; 338: b2025.
- Oakeshott P, Kerry S, Aghaizu A, Atherton H, Hay S, Taylor-Robinson D, et al. Ensayo controlado aleatorio de detección de Chlamydia trachomatis para prevenir la enfermedad inflamatoria pélvica: el ensayo POPI (prevención de infección pélvica). BMJ 2010; 340: c1642.
- Oakeshott P, Aghaizu A, Hay P, Reid F, Kerry S, Atherton H, et al. ¿Es Mycoplasma genitaliium en mujeres la “nueva clamidia”? Estudio de cohorte prospectivo basado en la comunidad. Clin Infect Dis 2010; 51: 1160-6.
- Howell-Jones R, de Silva N, Akpan M, Carder C, Ellis V, Frodsham D. Prevalencia de infecciones por el virus del papiloma humano (VPH) en adolescentes sexualmente activas y mujeres jóvenes en Inglaterra antes de la inmunización generalizada contra el VPH. Vacuna 2012: en prensa.
- Howell-Jones R, Bailey A, Beddows S, Sargent A, de Silva N, Wilson G, et al. Estudio multisitio de la prevalencia específica del tipo de VPH en mujeres con cáncer cervical, neoplasia intraepitelial y citología normal, en Inglaterra. Br J Cancer 2010; 103: 209-16.
- Bouvard V, Baan R, Straif K, Grosse Y, Secretan B, El Ghissassi F, et al. Una revisión de carcinógenos humanos parte B: agentes biológicos. Lancet Oncol 2009; 10: 321-2.
- Kim S, Arduino JM, Roberts CC, Marsico M, Liaw KL, Skjeldestad FE. Incidencia y predictores de infección por el virus del papiloma humano 6, -11, -16 y -18 en mujeres jóvenes noruegas. Sex Transm Dis 2011; 38: 1-9.
- Winer RL, Lee SK, Hughes JP, Adam DE, Kiviat N, Koutsky L.Infección genital por el virus del papiloma humano: incidencia y factores de riesgo en una cohorte de estudiantes universitarias. Am J Epidemiol 2003; 157: 218-26.
- Sinka K, Lacey M, Robertson C, Kavanagh K, Cuschieri K, Nicholson D, et al. Aceptabilidad y respuesta a una encuesta postal utilizando muestras tomadas para el monitoreo del impacto de la vacuna contra el VPH. Sex Transm Infect 2011; 87: 548-52.
- Winer RL, Feng Q, Hughes J, Yu M, Kiviat N, O’Reilly S, et al. Concordancia de muestras de hisopos recolectados por el propio médico y por el médico para detectar el ADN del virus del papiloma humano en mujeres de 18 a 32 años de edad. Sex Transm Dis 2007; 34: 371-7.
- Sargent A, Bailey A, Almonte M, Turner A, Thomson C, Peto J, et al. Prevalencia de infección por VPH de tipo específico por edad y grado de citología cervical: datos del ensayo ARTISTIC. Br J Cancer 2008; 98: 1704-9.
- Giuliano AR, Lee JH, Fulp W, Villa LL, Lazcano E, Papenfuss MR, et al. Incidencia y eliminación de la infección genital por el virus del papiloma humano en hombres (HIM): un estudio de cohorte. Lancet 2011; 377: 932-40.
- Winer RL, Hughes J, Feng Q, O’Reilly S, Kiviat N, Holmes KK, et al. Uso del condón y riesgo de infección genital por el virus del papiloma humano en mujeres jóvenes. N Eng J Med 2006; 354: 2645-54.
- Maucort-Boulch D, Plummer M, Castle PE, Demuth F, Safaeian M, Wheeler CM, et al. Predictores de persistencia del virus del papiloma humano en mujeres con citología equívoca o levemente anormal. Int J Cancer 2010; 126: 684-91.
- Verheijen RHM. Comparación de vacunas bivalentes y cuadrivalentes contra el VPH. BMJ 2011; 343: d5720. 26 Paavonen J, Naud P, Salmeron J, Wheeler CM, Chow SN, Apter D, et al. Eficacia de la vacuna adyuvada con el virus del papiloma humano (VPH) -16/18 AS04 contra la infección cervical y el precáncer causado por los tipos oncogénicos de VPH (PATRICIA): análisis final de un
estudio aleatorizado doble ciego en mujeres jóvenes. Lancet 2009; 374: 301-14. - Lu B, Kumar A, Castellsague X, Giuliano AR. Eficacia y seguridad de las vacunas profilácticas contra la infección y las enfermedades del VPH cervical entre las mujeres: una revisión sistemática y un metanálisis. BMC Infect Dis 2011; 11: 13.
- Garnett G, Kim J, French K, Goldie S. Modelando el impacto de las vacunas contra el VPH en el cáncer cervical y los programas de detección. Vacuna 24ª ed. Elsevier, 2006: 178-86. Aceptado: 08 de mayo de 2012
- IntraMed
- Por melvil (Trabajo propio) [CC BY-SA 4.0]
- Clínica Por Ortenau [CC BY-SA 3.0 de]
- Por Ed Uthman [CC BY-SA 2.0]
Última actualización: [
Claritromicina – Cuidados de enfermería
Meropenem – Cuidados de enfermería

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica