Contenido
COVID-19 Resumen semanal (3-9 de abril)
Riesgos para quienes tienen tuberculosis
Muchos pacientes con tuberculosis tienen alguna secuela pulmonar u otros factores que aumentan su vulnerabilidad frente a la pandemia de COVID-19, como diabetes o uso de inmunosupresores, lo que aumenta la necesidad de fortalecer el diagnóstico y el tratamiento de la enfermedad.
“Todas las personas que buscan atención por síntomas respiratorios tienen que ser investigadas para tuberculosis”, dijo la Dra. Denise Arakaki, coordinadora de Vigilancia de Enfermedades de Transmisión Respiratoria de Condiciones Crónicas del Ministerio de Salud de Brasil.
La población carcelaria debería ser particularmente controlada: desde 2017, en Brasil, la incidencia de nuevos casos de tuberculosis es más alta entre presos que entre pacientes positivos para el virus de la inmunodeficiencia humana.

¿La vacuna de bacilo Calmette-Guérin (BCG) podría servir de ayuda contra el nuevo coronavirus?
Si la tuberculosis aumenta el riesgo de COVID-19, quizás la vacuna de bacilo Calmette Guérin pueda ser útil contra la nueva pandemia. Ensayos en Australia y Europa están evaluando (o planean hacerlo a la brevedad) si la aplicación de la vacuna BCG o un candidato a vacuna basado en ella reduce la prevalencia y gravedad de los síntomas causados por SARS-CoV-2 en personas de alto riesgo, como el personal de salud y las personas de edad avanzada.
“Muchos estudios epidemiológicos han mostrado que la BCGvacuna puede inducir una potente protección contra enfermedades infecciosas, más allá de la tuberculosis: el llamado efecto inespecífico”, justificó uno de los investigadores, el Dr. Thijs ten Doesschate, de Utrecht, Países Bajos. “Además, hay evidencia clínica y experimental de que la BCG protege contra infecciones virales, incluyendo las causadas por virus sincicial respiratorio, el papilomavirus humano y el virus herpes simplex“. Las primeras respuestas podrían estar en los próximos dos a seis meses.

Misterio alemán: ¿Por qué la mortalidad es tan baja?
Algunos ya la llaman la “anomalía alemana”: mientras la mortalidad por COVID-19 en Italia es de 12%; en España, Francia y Gran Bretaña es aproximadamente 10%; en China es 4% y en Estados Unidos, 2,5%, la tasa en Alemania es de 1,5%. Científicos y medios de comunicación se preguntan las causas.
Las hipótesis para explicarlo son varias:
- Los pacientes aislados en sus domicilios acuden precozmente a los centros médicos cuando el deterioro es inminente, y para ello incluso existe un servicio de “taxis corona” para llevarlos desde el hogar.
- Muchos de los primeros pacientes que contrajeron el virus lo hicieron en las zonas de esquí de Austria e Italia y eran relativamente jóvenes y saludables.
- Que se hagan 350.000 testeos por semana, lo cual suma a la base de casos confirmados a personas con pocos síntomas o sin síntomas.
- Las camas equipadas y recursos profesionales en unidades de cuidados intensivos ya eran altos antes de la pandemia.
- El gobierno está liderado por una canciller, Angela Merkel, científica de formación, que transmitió las medidas de distanciamiento social de manera clara y goza de alto crédito en la población.
¿Cómo salir del confinamiento o cuarentena?
Dicen que es más fácil abrir la jaula de un tigre que volver a meterlo. Con la población en cuarentena durante una pandemia, el dilema para los gobiernos es el opuesto: ¿cuándo empezar a relajar las medidas de confinamiento sin que haya riesgo de un rebote de casos? El Dr. Jarbas Barbosa, subdirector de la OPS, reconoció que no hay suficiente evidencia para guiar la mejor política de “flexibilización”, pero recomendó que antes de hacerlo las autoridades contemplen la dinámica de la transmisión que ocurre en su país y la disponibilidad de las camas de terapia intensiva.
En Francia, por lo pronto, la Académie de Médecine aconsejó poner fin al confinamiento guiado por un enfoque regional y no por grupo de edad. La organización pidió basar la medida en la disminución neta del número de pacientes con COVID-19 que requieren hospitalización y el regreso de la disponibilidad de camas de cuidados intensivos a los niveles previos a la pandemia.
En todos los casos, debería prohibirse el movimiento entre regiones con distintas fases de confinamiento, y sostener el uso de mascarillas, la restricción de reuniones masivas y otras barreras hasta que no haya un nuevo caso en 14 días (lo que indicaría el fin de la transmisión comunitaria).

Para complejizar la cuestión, expertos alemanes han debatido un efecto paradójico de lograr un efectivo “aplanamiento de la curva”: aumentar el riesgo de nuevas olas después de que las medidas de confinamiento o distanciamiento se hayan relajado, porque la ola anterior no pudo lograr una inmunidad relevante en la población.
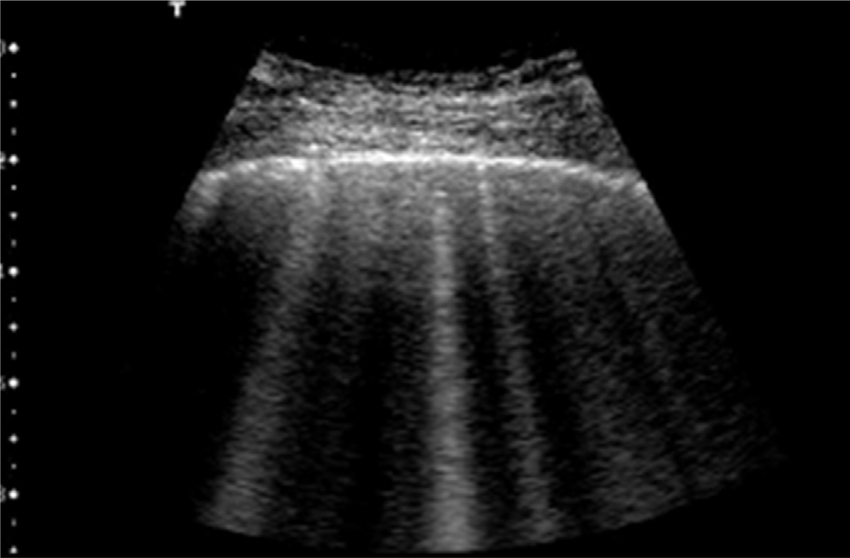
Ecografía pulmonar
¿Permitiría mandar a casa a pacientes sospechosos?
Aunque la ecografía de pulmon no se acepta universalmente como una herramienta para diagnosticar y hacer el triaje de pacientes con neumonía en el contexto de COVID-19, un grupo de médicos italianos liderado por el Dr. Libertario Demi, de la Università degli Studi di Trento, en Trento, cree que esa situación podría cambiar pronto.
Después de revisar una base de 60.000 imágenes de ultrasonido de pacientes positivos para COVID-19, el Dr. Demi y sus colegas publicaron en Journal of Ultrasound Medicine un protocolo para evaluar el grado de compromiso pulmonar en pacientes con sospecha de infección.
El protocolo puede ayudar a optimizar recursos y descomprimir centros de salud. “Por ejemplo, si veo un paciente con signos leves de la enfermedad, solo fiebre, y le realizo una ecografía de pulmon y no veo nada, eso descarta la neumonía. Por supuesto, podría tener COVID-19, pero no tiene neumonía, y puede ser tratado en casa, mientras espera los resultados del hisopado”, dijo el Dr. Demi.
Inodoros y diseminación del virus
Si alguien pensaba encerrarse en un baño para huir de la angustia de la pandemia, quizás debería reconsiderarlo. Según afirmó el Dr. David A. Johnson, jefe de gastroenterología en Eastern Virginia Medical School, Norfolk, Virginia, Estados Unidos, en un video para Medscape, la dispersión de partículas de SARS-CoV-2 en el entorno del inodoro cuando se descarga el agua para arrastrar la materia fecal de una persona infectada pueden permanecer en el aire hasta 3 horas y sobre superficies duras hasta 3-4 días, contaminando tanto cepillos de dientes cercanos como los teléfonos celulares que mucha gente usa en el baño.
El problema sería especialmente acuciante fuera del hogar. “Para quienes quieran mantenerse sanos, habría que considerar evitar los baños públicos“, dijo el Dr. Johnson. “No hay manera de saber si antes no lo usó una persona con síntomas o uno asintomático pero diseminador”.
Fumar aumenta el riesgo de infección
¿Por qué?
Basados en algunos estudios o extrapolaciones de datos previos, fumar tabaco, consumir cannabis o vapear cigarrillos electrónicos parece aumentar los riesgos de COVID-19 o de desarrollar complicaciones severas. El director de la International Union Against Tuberculosis and Lung Disease declaró estar “profundamente preocupado” por los efectos de la pandemia en los 1,3 mil millones de fumadores en el mundo, sobre todo, en los países más pobres con sistemas de salud más desbordados.
Las razones de la mayor susceptibilidad de los fumadores son varias, pero hay un mecanismo particularmente selectivo, según The New York Times: el SARS-CoV-2 ataca el cuerpo uniéndose al receptor de la enzima convertidora de angiotensina-2 (ACE-2), y el tabaco podría incrementar la expresión de ese receptor. ¿La consecuencia? “Médicos e investigadores especulan que los fumadores podrían infectarse con más copias del virus que otros pacientes”.
COVID-19 Resumen semanal (3-9 de abril)

Referencias bibliográficas
- COVID-19: el resumen semanal (3-9 de abril) – Medscape – 10 de abr de 2020.
Última actualización: [11/04/2020]

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica

Tos nerviosa o seca: ¿Qué la diferencia de otros tipos de tos?

Enfermería empírica

Maltrato en pacientes vulnerables
La enfermería como defensora de los derechos del paciente


