Contenido
Úlceras por presión en pediatría
Introducción
“La siguiente información publicada por la autora se puede encontrar de forma completa en la página web www.upppediatria.org o www.ulceras.net. Esta información es la misma que pueden encontrar en las direcciones web antes mostrada y la autoría ha sido descrita en la parte final de esta entrada. Hay fotos e imágenes que han sido retiradas, las que se mantienen tienen la autorización de los autores para su uso.”
♥ La información que a continuación se explica procede de la página web: https://eur01.safelinks.protection.outlook.com/?url=www.upppediatria.org.Con&data=02%7C01%7C%7C9ebdd21d09de40ce9fe008d63 deb60b9%7C84df9e7fe9f640afb435aaaaaaaaaaaa%7C1%7C0%7C636764478478820132 &sdata=tBiDG9ZJHIVFIrmab65YHiZo7TCNUvs%2BGunIQfkBAcs%3D&reserved=0
Magnitud de las UPP en la población infantil
Hasta hace relativamente poco tiempo, de la población pediátrica y neonatal no se tenía la concepción de que pudieran padecer úlceras por presión (UPP).
Gracias al avance de las nuevas tecnologías sanitarias adaptadas a la edad pediátrica y neonatal –Oxigenación por Membrana Extracorpórea (ECMO), Ventilación de Alta Frecuencia Oscilatoria (VAFO), hemodiálisis, Ventilación Mecánica Invasiva (VMI) y no invasiva (VMNI), sensores de pulsioximetría, etc-, la mortalidad provocada por ciertas enfermedades ha disminuido radicalmente.
Por contra, el uso de esta tecnología sanitaria obliga al niño a tener un estado de inmovilidad que favorece la aparición de UPP relacionadas con la presión sobre la piel del niño.
Además, el efecto negativo de la inmovilidad o la desnutrición en población infantil con diversidad funcional, con enfermedades crónicas o con enfermedades en fase terminal, provoca un riesgo aumentado de UPP, incluso en sus domicilios.
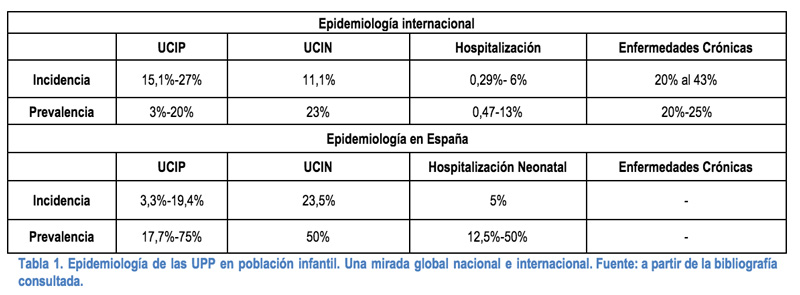
En la tabla 1 se pueden ver las cifras epidemiológicas:
Factores de riesgo
Los factores de riesgo en pediatría son similares a los que tienen los adultos, pero con ciertas diferencias que caracterizan a esta población. Por supuesto, usar dispositivos terapéuticos (catéter, escayola, etc) y diagnósticos (pulsioxímetro, etc) incrementa el riesgo de UPP.
Algunos estudios ya refieren que más de la mitad de las UPP se producen ante la presencia de estos dispositivos. Dispositivos que pueden encontrarse en atención especializada como primaria.
A nivel hospitalario y más específicamente en las áreas de cuidados intensivos, se observa que estar ingresado en UCIP o UCIN más de 8 días, ser menor de 3 años y tener procesos de hipotensión, son factores de riesgo evidentes.
Al igual que tener un pronóstico alto de mortalidad o tener la VMI o VMNI más de 7 días también favorece su aparición.
Localizaciones de UPP
Las localizaciones más frecuentes en los niños son diferentes a las de los adultos (tabla 2). Es importante conocer una serie de aspectos que permitirán entender mejor las localizaciones más habituales en pediatría.
Existe una relación directa entre la superficie corporal del niño y la presión en el sacro. Niños con una superficie menor a 1m² tienen menores cifras de presión en sacro y escápula respecto al occipucio.
A medida de que el niño crece (a partir de los 6-10 años) las proporciones corporales se parecen a las del adulto y comienza a tener sus mismas características frente a las UPP. Y, por supuesto, las zonas donde se apoyan dispositivos clínicos están en riesgo. Por ejemplo, las UPP provocadas en la zona del tabique nasal o puente nasal por la VMNI.

Plan preventivo
Valoración del riesgo de UPP en pediatría/neonatología
Para iniciar un plan preventivo es necesario que las intervenciones se basen en un criterio objetivo. El criterio objetivo que ha demostrado su utilidad en la gestión del material preventivo es el uso de escalas de valoración de riesgo de UPP (EVRUPP).
En la etapa adulta existen más de 200 tipos de EVRUPP, sin embargo para la población pediátrica tan solo existen 15 EVRUPP. De esas, tan sólo 3 han sufrido un proceso de adaptación al contexto sanitario y validación (más o menos completa).
Esas 3 escalas serían: la escala Braden Q, la e-NSRAS y la escala Glamorgan.
Para los niños entre 1 mes y 14 años se puede usar la escala Braden Q. La cual marca si un niño tiene riesgo si la puntuación es igual o menor a 16 puntos.
Para los niños entre el nacimiento y el mes de vida (o aquellos ingresados en una unidad neonatal) se usará la escala e-NSRAS. La cual clasifica a los neonatos en riesgo si la puntuación es igual o menor a 17 puntos.
La escala Glamorgan se encuentra en proceso de validación, pero sus resultados son alentadores y supondrán tener una herramienta más para mejorar la evaluación de los niños en riesgo de UPP.
Manejo de la presión
Cambios posturales
En pediatría se debe tener en cuenta el riesgo (EVRUPP), la edad, tolerancia al movimiento (por ejemplo, en neonatos), la presencia de UPP y de la estabilidad clínica del niño. Solo con un cambio postural lateral de 15º se consigue realizar una redistribución completa de la presión (ya sea de todo el cuerpo o solo de una parte).
Un cambio postural se realiza con facilidad en pediatría por su bajo peso, especialmente cuando una de las zonas que se deben cambiar es solo la cabeza.
En los niños en riesgo de UPP se hará un cambio postural cada 4 o 6 horas si se encuentra sobre una SEMP de altas prestaciones (reactiva con motor o sin motor).
Si no estuviera sobre una SEMP adecuada será necesario plantearse hacer los cambios cada 2 horas. Para evitar las UPP de los talones se colocarán los pies al aire usando posicionadores o almohadas.
Por último, es necesario movilizar los dispositivos clínicos según la presión ejercida y su potencial efecto lesivo. A este respecto, el sensor de pulsioximetría es un ejemplo de dispositivo al que se le practicará movilizaciones cada 3 horas en niños en riesgo.
Dispositivos locales
Son herramientas que redistribuyen la presión en zonas que todavía son presionadas. Por ejemplo, los cojines occipitales en pediatría y neonatología han demostrado su eficacia en la reducción de la presión pico, siendo los de gel y viscoelástico dos buenas opciones.
Por otra parte, para reducir la presión ejercida por las interfases de la VMNI también se pueden utilizar apósitos de silicona o de espuma de poliuretano y viscoelástica. Todos estos apósitos, seguramente deban ser recortados para ser aplicados.
Al igual ocurre con la presión ejercida por las escayolas. Será necesario proteger el talón o las zonas con mayor presión. Para ello se pueden usar apósitos de espuma viscoelástica o poliuretano con baja o ninguna adhesividad.
SEMP
Los criterios de uso de las Superficies especiales del manejo de la presión (SEMP) para la población pediátrica han demostrado ser diferentes que en la población adulta. Se sabe que los colchones de adultos no están adaptados –ni se deben usar- para niños o neonatos.
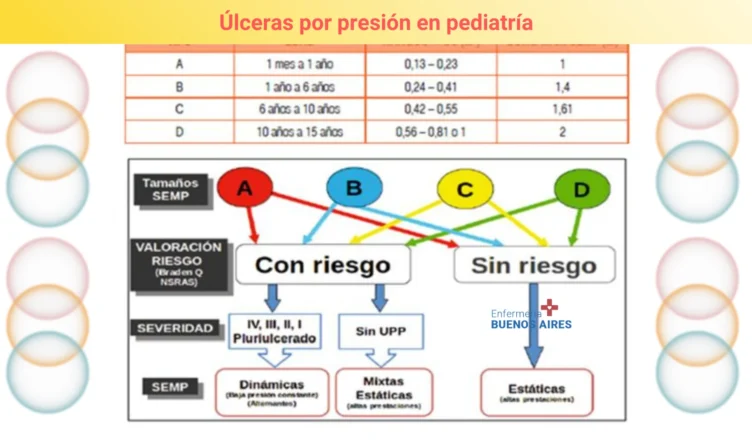
La elección y asignación de la SEMP debe tener en cuenta la edad, riesgo, superficie corporal, patología de base y si las tuviera, la severidad de las UPP. Como ejemplo se puede observar el método TARISE que se muestra en la imagen inferior.(figura 1).
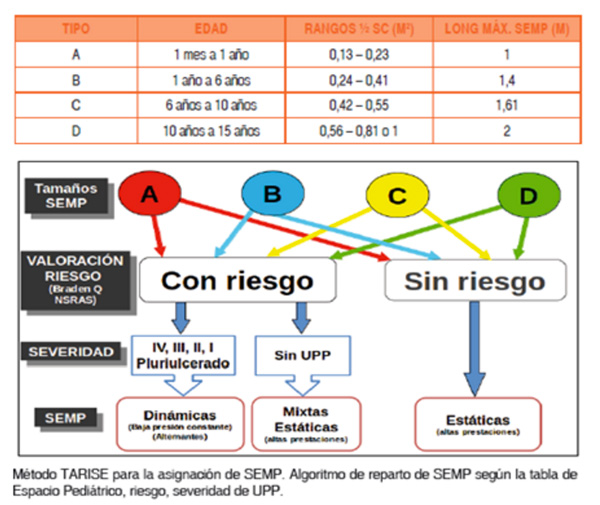
Como se puede observar en los niños en riesgo no es necesario aplicar una SEMP activa de aire con motor. Si se tiene una SEMP reactiva sin motor (mixta o estática) será la mejor elección para evitar las UPP.
En neonatos se debe evitar el uso de superficies de lana sintética como redistribución de la presión. Lo ideal en esta población es usar SEMP de viscoelástica con diferente dureza y factor de soporte, han demostrado producir menos deformidad postural de la cabeza que los colchones de silicona o espuma normal.
Manejo del exceso de humedad
El exceso de humedad en la piel del neonato o paciente pediátrico puede favorecer la aparición de UPP o úlceras por humedad.
La protección de la piel frente a la incontinencia mixta, sialorrea, exceso de secreciones (gástricas, traqueales, drenajes, ostomías) es fundamental para evitar la debilidad frente a la presión.
En estas circunstancias, se debe realizar una actuación precoz a las zonas de la piel expuestas a la humedad excesiva.
- Cambiar los pañales lo antes posible cuando están mojados, limpiar y secar la zona en cada episodio de incontinencia.
- Usar productos barrera testados en los pacientes pediátricos (cremas, lociones, pastas y emolientes enriquecidas con óxido de zinc, espráis de poliuretano, pastas moldeadoras, siliconas)
- Aplicar apósitos entre los dispositivos y la piel según necesidades de absorción (poliuretano, alginato, fibras de hidrocoloide)
Nutrición
En la población infantil, un aporte nutricional adecuado resulta indispensable tanto en la prevención como en la resolución de las UPP.
A nivel inicial, debe realizarse una valoración nutricional completa del paciente que permita establecer intervenciones individualizadas.
En las valoraciones se debe determinar:
- Estado nutricional: presencia de desnutrición crónica o aguda (índice de masa corporal (IMC); peso para la talla, talla para la edad)
- Capacidad de deglución: diversidad funcional, alteraciones neurológicas, conciencia alterada.
- Capacidad de absorción de nutrientes: presencia de patologías con implicaciones nutricionales
- Necesidades calóricas: situaciones clínicas que cursan con aumento del gasto calórico, patologías que cursan con incremento del catabolismo o etapas del desarrollo de crecimiento acelerado.
- Historia dietética: determinar si existe una disminución de la ingesta o una ingesta inadecuada de macro y micronutrientes.
- Realizar determinaciones bioquímicas: ante sospecha de deficiencias vitamínicas y/o minerales.
Deben realizarse re evaluaciones nutricionales de forma periódica. Serán indispensables a la hora de evaluar tanto el cumplimiento de las intervenciones nutricionales marcadas como su efectividad.
Ante situaciones en las que se observe desnutrición, disminución de la ingesta, pérdida de peso o encontrarse en una etapa del desarrollo de crecimiento acelerado, se puede valorar la inclusión de suplementos multi vitamínicos o nutricionales.
En cualquier caso, la alimentación debe instaurarse de forma precoz, evitando o reduciendo en lo posible restricciones derivadas de procedimientos diagnósticos o terapéuticos (exceso de horas de ayuno innecesarias, abuso de la fluidoterapia o restricciones alimentarias sin base clínica).
Preferentemente, utilizar la vía oral o enteral para nutrir al paciente. Ante dificultades o riesgos en su utilización, iniciar la nutrición vía parenteral lo antes posible.
Ante niños que presentan UPP graves que no evolucionen adecuadamente y que estén consumiendo el 100% de sus necesidades calóricas y proteicas, se debe valorar el aumento de proteínas entre un 20%-25%. Cualquier aumento de carga proteica en la dieta debe valorarse con cautela si existen problemas renales y/o hepáticos.
Sobre los suplementos vitamínicos y minerales ante lesiones graves con retraso de la cicatrización, se puede valorar la suplementación empírica de vitamina C y/o Zinc mientras se determinan los valores bioquímicos en sangre, manteniendo la suplementación en caso de deficiencia o retirando la misma si los niveles son adecuados.
Medidas terapéuticas
Ante todo es necesario realizar una valoración exhaustiva durante la higiene del niño o siempre que se manipule al niño. Toda UPP debe ser valorada una vez esté limpia de resto orgánicos o restos de la cura anterior.
Para limpiar las UPP en pediatría es necesario tener en cuenta la seguridad del producto, así como su potencial absorción sistémica.
Si hubiera cualquier duda sobre la seguridad de productos, se tomará una actitud conservadora, eligiendo otro producto donde sí quede clara su bioseguridad.
De todas formas, la limpieza con SF irrigado con una aguja de 20G y una jeringa de 20 mL, es un método de limpieza que genera la presión adecuada para limpiar.
UPP Categoría I
¿Es una UPP o un eritema blanqueable? Para responder a esta pregunta se puede usar la digitopresión o vitropresión (disco transparente de metacrilato) que permitirán el diagnóstico diferencial de la lesión.
Para abordar la cura de la lesión se debe priorizar la necesidad de aliviar la presión de una zona que, a pesar de la lesión, va a seguir teniendo presionada. De este modo se utilizarán ácidos grasos esenciales (AGE) cada 8 horas.
En neonatos prematuros se utilizará cuando hayan cumplido de 2 a 3 semanas de vida extrauterina. Se aplicará un apósito de espuma de poliuretano (de baja adhesividad) cuando la presión siga siendo mantenida (por ejemplo con la interfase de la ventilación mecánica no invasiva).
El mismo se recortará ajustando al tamaño de la zona que hay que proteger (por ejemplo el sacro). Por lo menos el diámetro del apósito debe superar la zona lesionada (eritema) entre 1 y 2 cm. Nunca se ajustara el apósito al tamaño exacto de la lesión.
UPP Categoría II
En primer lugar, según los objetivos marcados, será necesario realizar un desbridamiento cortante total de la flictena, mediante técnica aséptica (usar clorhexidina 0,5-1% o polihexametileno biguanida).
Una vez retirado el tejido desvitalizado se procederá a la valoración del grado de exudado, signos de infección, de la localización, de su tamaño, su profundidad y del dolor, se elegirá un tipo de cura u otra.
Este tipo de lesiones suelen ser superficiales y si no se interpone la presión, pueden ser curadas mediante apósitos hidrocoloides extrafinos (bajo exudado), apósitos de espuma de poliuretano de baja adhesividad (más exudativas), incluso apósitos de malla.
Si tienen signos de infección es necesario valorar la aplicación de apósitos con agentes antimicrobianos. Al igual que en la categoría I, los apósitos deben ser recortados para que superen la zona lesionada por lo menos de 1 a 2 cm.
UPP Categoría III
En esta ocasión este tipo de UPP va acompañada de tejido desvitalizado con mayor dificultad para ser desbridada. En primer lugar, será necesario retirar completamente la presión de la zona (uso de SEMP reactiva con motor o cambios posturales).
A partir de aquí, la elección del método de desbridamiento es la principal decisión a tomar. Las especiales características de los niños y sobretodo los RN, hace que el profesional sanitario deba ser más conservador en su elección.
Es preferible utilizar métodos como el desbridamiento autolítico, frente al resto. En el desbridamiento enzimático debe usar un producto homologado para pediatría, por lo que se reducen las opciones de elección.
El resto de desbridamientos deben ser usados con precaución, con vigilancia estrecha (los riesgos pueden superar los beneficios) y por profesionales capacitados mediante formación y experiencia clínica.
Una vez retirado el tejido desvitalizado se procederá a realizar una intervención similar que en la categoría II. Pero, ante esta categoría, la UPP será más costosa de abordar por su tamaño, profundidad, exudado y alteración de los tejidos circundantes (tejido graso o músculo).
La elección del apósito se centrará en los mismos criterios de la categoría II. Siendo necesario rellenar cavidades formadas mediante otro tipo de apósitos como son los alginatos o la hidrofibra de hidrocoloide, usando como secundario un apósito de espuma por ejemplo.
La frecuencia de la cura se realizará según el estado del apósito y la fase de curación. Se tendrán en cuenta métodos para facilitar la retirada atraumática del apósito (por ejemplo, vaselina o spray comercializados).
El dolor debe ser vigilado y controlado con métodos no farmacológicos (realidad virtual por ejemplo) o farmacológicos (paracetamol vía oral, por ejemplo).
UPP Categoría IV
En esta categoría ya existe exposición del hueso, que puede estar dañado. El abordaje de esta categoría será similar a la anterior. Sin embargo, y debido a sus características se ha de evitar la infección de la UPP.
Para ello será necesario administrar antibioticoterapia sistémica y reducir la carga bacteriana en la lesión. Al igual que en la anterior categoría, el desbridamiento del tejido necrótico es esencial para evitar complicaciones como una infección y facilitar el comienzo de la fase anabólica.
Recomiendo seguir leyendo:
- Úlceras por presión
- Escalas de Úlceras por presión
- Prevención de Úlceras por presión
- Nutrición en las Úlceras por presión
- Dispositivos para el alivio de las Úlceras por presión
- Lesiones por humedad
- Ulceras por presión. Imágenes
Información del Autor
- Pablo García Molina
Doctor, MsN, Profesor Departamento Enfermería. Enfermería Salud Infantil y Adolescente. Universidad de Valencia. Comité Asesor del GNEAUPP. (España). Especialista en Enfermería Pediátrica. - Cristina Quesada Ramos
MsN, coordinadora enfermería atención primaria Osakidetza. Comité Asesor del GNEAUPP (España). Especialista en Enfermería Pediátrica. - Evelin Balaguer López
MsN, Profesora Departamento Enfermería. Enfermería Salud Infantil y Adolescente. Universidad de Valencia.(España). Especialista en Enfermería Pediátrica. - María De Los Ángeles Ferrera Fernández.
Enfermera Complejo Hospitalario Universitario Insular Materno Infantil.(Gran Canaria, España). Especialista en Enfermería Pediátrica. - Jose Antonio León Mangado
Enfermero Hospital San Pedro (RiojaSalud). (Logroño, España). Especialista en Enfermería Pediátrica. - Carlos Pereyra
Licenciado en Enfermería Hospital Pediátrico Público Montevideo. (Uruguay) - https://www.upppediatria.org/
- https://eur01.safelinks.protection.outlook.com/?url=www.upppediatria.org.Con&data=02%7C01%7C%7C9ebdd21d09de40 ce9fe008d63deb60b9%7C84df9e7fe9f640afb435aaaaaaaaaaaa%7C1%7C0 %7C636764478478820132&sdata=tBiDG9ZJHIVFIrmab65YHiZo7TCNUvs% 2BGunIQfkBAcs%3D&reserved=0
Última actualización: [21/11/2023]

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica

Tos nerviosa o seca: ¿Qué la diferencia de otros tipos de tos?

Enfermería empírica