Leishmaniasis
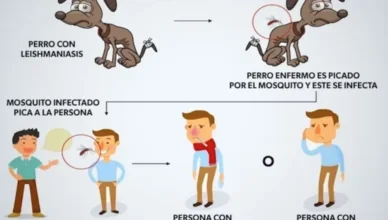
La leishmaniasis es causada por un protozoo parásito del género Leishmania, que cuenta con más de 20 especies diferentes y se transmite a los humanos por la picadura de flebótomos hembra infectados.
Se conocen más de 90 especies de flebotominos transmisores de Leishmania.
Contenido
El flebotomo, transmisor de la leishmania, es un insecto de pequeño tamaño (aproximadamente 2,5 – 3mm de largo), con dos alas, pero que a diferencia de otros mosquitos no emite zumbido al volar. Su color es marrón claro, el cuerpo lo tiene cubierto de pelo y cuando va a picar salta con las alas erguidas.
El ciclo de actividad del mosquito empieza al atardecer, ya que por el día no se les suele ver porque permanecen en grietas y hendiduras, y continúa hasta el amanecer.
Debido a su pequeño tamaño no pueden volar con vientos fuertes (más de 1 metro/ segundo) pero sí pueden recorrer largas distancias (hasta 2km).
Mayoritariamente, pican más en el exterior, aunque también se ven en el interior de las casas. Buscan el alimento gracias al olor del animal.
La hembra del flebótomo nace libre de leishmania y para poder transmitir la leishmaniosis tiene que picar antes un animal infectado (así se infecta ella). Cuando la hembra pica por segunda vez, los parásitos se depositan en la piel de la persona y la infectan.
La leishmaniasis se transmite por la picadura de flebótomos hembra infectados.
Su epidemiología depende de:
Hay unas 70 especies animales, entre ellas el hombre, que son reservorios naturales de Leishmania.
En la cuenca mediterránea, la principal forma de la enfermedad es la leishmaniasis visceral.
Se produce en las zonas rurales, en pueblos de las regiones montañosas y también en algunas zonas periurbanas, donde las leishmanias viven en perros y otros animales.
En Asia Sudoriental, la leishmaniasis visceral es la forma más común de la enfermedad.
La transmisión se produce generalmente en zonas rurales situadas a menos de 600 metros por encima del nivel del mar.
Se caracteriza por:
La enfermedad es más habitual en los pueblos agrícolas, donde las paredes de las casas están hechas frecuentemente de adobe y los suelos son de tierra, y donde el ganado y otros animales viven cerca de los seres humanos.
Se considera que el único reservorio de Leishmania en esta región es el ser humano.
En África oriental se producen brotes frecuentes de leishmaniasis visceral en la sabana septentrional de acacias y balanites, así como en la sabana meridional y la selva, donde los flebótomos viven cerca de los termiteros.
Se considera que el principal reservorio de Leishmania en esta parte de África es el ser humano.
La leishmaniasis cutánea se produce en las tierras altas de Etiopía y en otros lugares de África oriental, donde hay un mayor contacto entre el ser humano y el vector.
En los pueblos construidos sobre colinas rocosas o en las riberas de los ríos, hábitat natural de los damanes.
En el Norte de África-Eurasia la principal forma de la enfermedad es la leishmaniasis cutánea.
Los proyectos agrícolas y los sistemas de riego pueden aumentar la prevalencia de una forma de leishmaniasis cutánea, debido a que movilizan trabajadores extranjeros que no están inmunizados contra la enfermedad.
Se caracteriza por grandes brotes en ciudades densamente pobladas, especialmente cuando se producen situaciones de guerra o migraciones de población a gran escala.
Los parásitos causantes de la leishmaniasis cutánea viven sobre todo en los seres humanos y los roedores.
La leishmaniasis visceral que se encuentra en las Américas es muy similar a la observada en la cuenca mediterránea.
Se piensa que la costumbre de tener perros y otros animales domésticos en el interior de las viviendas facilita la infección humana.
La epidemiología de la leishmaniasis cutánea es compleja en esta región, ya que existen variaciones en cuanto a:
Es una secuela de la leishmaniasis visceral. Se caracteriza por una erupción macular, papular o nodular localizada habitualmente en la cara, los brazos, el tronco y otras partes del cuerpo.
Esta forma se encuentra principalmente en África oriental y el subcontinente indio, donde hasta el 50% y entre el 5 y el 10% de los pacientes con kala-azar, respectivamente, manifiestan la enfermedad.
La leishmaniasis dérmica post kala-azar generalmente aparece entre seis meses y un año o varios años después de la curación aparente del kala-azar, aunque también se puede declarar antes.
Se considera que las personas afectadas son una fuente potencial de infección y kala-azar.
Las personas coinfectadas por Leishmania y VIH tienen grandes probabilidades de padecer la forma florida de la enfermedad y elevadas tasas de recidiva y mortalidad.
El tratamiento antirretroviral reduce la progresión de la enfermedad, retrasa las recidivas y aumenta la supervivencia de los pacientes infectados.
Se han descrito tasas elevadas de coinfección por Leishmania y VIH en Brasil, Etiopía y el estado indio de Bihar.
Las epidemias de las dos formas principales de leishmaniasis a menudo se asocian con la migración y el desplazamiento de personas no inmunizadas a zonas donde ya existen ciclos de transmisión.
La exposición en el trabajo y el aumento de la deforestación siguen siendo factores importantes.
Por ejemplo, asentarse en zonas previamente boscosas significa acercarse al hábitat del flebótomo, lo que puede llevar a un aumento rápido del número de casos.
Los cambios ambientales que pueden influir en la incidencia de la leishmaniasis son:
La leishmaniasis es sensible a las condiciones climáticas, y los cambios en las precipitaciones, la temperatura y la humedad influyen en gran medida en la enfermedad.
El calentamiento de la Tierra y la degradación del suelo afectan en muchos aspectos a la epidemiología de la leishmaniasis:
El diagnóstico de la leishmaniasis visceral se realiza mediante la combinación de un examen clínico con pruebas parasitológicas o serológicas (pruebas de diagnóstico rápido y otras).
Las pruebas serológicas tienen un valor limitado en las leishmaniasis cutánea y mucocutánea.
En el caso de la leishmaniasis cutánea, el diagnóstico se confirma cuando los análisis parasitológicos corroboran las manifestaciones clínicas.
El tratamiento de la leishmaniasis depende de varios factores, como la forma de la enfermedad, las afecciones comórbidas, la especie del parásito y la ubicación geográfica.
La leishmaniasis es una enfermedad tratable que puede curarse. Todos los pacientes a quienes se haya diagnosticado leishmaniasis visceral requieren la administración inmediata de un tratamiento completo.
En el número 949 de la Serie de Informes Técnicos de la OMS, dedicado a la lucha contra las leishmaniasis, se ofrece información detallada sobre el tratamiento de las diferentes formas de la enfermedad en función de la zona geográfica.
La prevención y el control de la leishmaniasis requieren una combinación de estrategias de intervención, ya que la transmisión se produce en un sistema biológico complejo que engloba el huésped humano, el parásito, el flebótomo vector, y, en algunos casos, un reservorio animal.
Las principales estrategias a tener en cuenta:
El diagnóstico temprano y la gestión eficaz de los casos reducen la prevalencia de la enfermedad y previenen la discapacidad y la muerte.
Actualmente existen medicamentos muy eficaces y seguros contra la leishmaniasis, especialmente contra la leishmaniasis visceral. Cada vez hay un mejor acceso a ellos.
El control de los vectores ayuda a reducir o interrumpir la transmisión de la enfermedad al controlar los flebótomos, especialmente en el contexto doméstico.
Entre los métodos de control figuran los insecticidas en aerosol, los mosquiteros tratados con insecticida, la gestión del medio ambiente y la protección personal.
La vigilancia eficaz de la enfermedad es importante.
La detección y el tratamiento temprano de los casos ayuda a reducir la transmisión y contribuye a vigilar la propagación y la carga de la enfermedad.
El control de los reservorios animales resulta complejo y debe adaptarse a la situación local.
La movilización social y el fortalecimiento de alianzas
Significa movilizar e informar a las comunidades a través de intervenciones efectivas para modificar las pautas de comportamiento mediante estrategias de comunicación adaptadas a la situación local.
Las alianzas y la colaboración con diferentes sectores interesados y otros programas de lucha contra enfermedades transmitidas por vectores son esenciales a todos los niveles.
La labor de la OMS en la lucha contra la leishmaniasis engloba lo siguiente:
Última actualización: [16/05/2019]
Soy Lorena Plazas, licenciada en Enfermería y profesora en esta área. Con experiencia en Unidad de Cuidados Intensivos y Urgencias, también soy autora de la web “Enfermería Buenos Aires” y redactora de artículos académicos. Mi pasión radica en ofrecer cuidados humanizados y mejorar constantemente mis habilidades para brindar la mejor atención posible. ¡Gracias por estar aquí!
Esta publicación fue modificada por última vez el 13/04/2024 03:09
Oxacilina Descripción del fármaco Presentación: cápsulas 250 mg/500 mg; solución oral 250 mg/5ml; ampollas 20 mg/ml; 40 mg/ml Nombres comerciales:… Leer más
Día de la enfermera 2024 El Día Internacional de la Enfermería 👉12 de mayo; es una fecha muy especial que… Leer más
Ertapenem - Cuidado de enfermería Descripción del fármaco Presentación: Frasco ámpula: 1 g. Nombres comerciales: Invanz; Ertapenem Richet 1 g.… Leer más
Cefepime - Cuidados de enfermería Descripción del fármaco El cefepime es la única cefalosporina de cuarta generación disponible. Es más… Leer más
Claritromicina - Cuidados de enfermería Descripción del fármaco Presentación: Tabletas: 250, 500 mg. Suspensión oral: 250 mg/5 mL. Nombres comerciales:… Leer más
Meropenem - Cuidados de enfermería Descripción del fármaco Antibiótico perteneciente a los carbapenémicos. Meropenem es similar al imipenem pero tienen… Leer más