Contenido
¿Que es el estado de Coma?
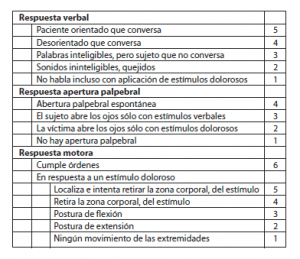
El coma es un estado de reducción del estado de alerta y del grado de respuesta del que no se puede sacar al paciente. Para cuantificar la gravedad se utiliza la escala del coma de Glasgow. Los hallazgos pupilares, la valoración de otros pares craneales, la hemiparesia y la respuesta a la estimulación pueden asignar la causa a una probable categoría general: disfunción del SNC difusa (coma tóxico-metabólico) o focal (coma estructural).
Coma estructural
El coma estructural se divide en coma hemisférico (supratentorial) o coma de la fosa posterior (infratentorial). El estado de coma estructural es una condición grave que resulta de lesiones físicas en el sistema nervioso central, como hemorragias, tumores, inflamaciones o edemas.
Este tipo de coma puede ser causado por daños específicos en el cerebro, como lesiones en los núcleos de la base, que son fundamentales para el estado de alerta y la interacción con el entorno. En contraste con el coma metabólico, que afecta principalmente a niños pequeños y suele tener una instauración progresiva, el coma estructural afecta a niños mayores y se caracteriza por una instauración súbita, a menudo acompañada de signos de focalidad neurológica.
Coma tóxico-metabólico
El coma tóxico-metabólico se caracteriza por la falta de hallazgos focales en la exploración física. Las pupilas suelen estar pequeñas y ser reactivas, pero pueden ser grandes en la intoxicación grave por sedantes, como barbitúricos.
El coma tóxico-metabólico es un estado grave de pérdida de consciencia que puede ser causado por intoxicaciones, anomalías metabólicas, enfermedades del sistema nervioso central, entre otras condiciones.
Este tipo de coma se caracteriza por una alteración del estado mental y puede ser secundario al fallo de órganos como el hígado o los riñones, permitiendo la acumulación de sustancias tóxicas en el organismo. Además, las alteraciones en el metabolismo hidroelectrolítico y otros desequilibrios pueden afectar el funcionamiento cerebral, llevando a un compromiso del sistema reticular activador ascendente y la corteza cerebral.
El coma tóxico-metabólico puede presentar niveles variables de conciencia, desde alteraciones sutiles hasta un coma profundo, reflejando el compromiso de diferentes áreas cerebrales.
Coma por lesiones o tumoraciones supratentoriales
El coma por lesiones o tumoraciones supratentoriales se manifiesta por hemiparesia progresiva o tono muscular y reflejos asimétricos.
El coma por lesiones o tumoraciones supratentoriales es un estado de pérdida de conciencia que puede ser causado por daños en la región supratentorial del cerebro, que incluye los lóbulos frontal, parietal, temporal y occipital, así como los ganglios basales y el sistema límbico.
Las lesiones supratentoriales, como hemorragias, tumores o infartos cerebrales en esta región, pueden provocar un coma al afectar las funciones cerebrales esenciales. Estas lesiones suelen manifestarse con síntomas como cefalea, convulsiones, déficits neurológicos y alteraciones del nivel de conciencia, pudiendo llevar a una herniación uncal que comprime el tronco cerebral y compromete la conciencia y la función respiratoria.
El diagnóstico de estas condiciones se realiza a través de pruebas de neuroimagen como resonancia magnética nuclear (RMN) y tomografía computarizada (TC), y el manejo anestésico en casos de tumores supratentoriales incluye medidas para optimizar la presión intracraneal y garantizar el suministro de oxígeno y energía al cerebro para prevenir lesiones secundarias.
Coma sin signos lateralizantes
El coma sin signos lateralizantes puede deberse a disminución del flujo sanguíneo cerebral por un incremento de la presión intracraneal. Pueden observarse cambios reflejos en la presión arterial y en la frecuencia cardiaca, como el reflejo de Cushing (hipertensión y bradicardia) por un aumento de la ICP.
El coma sin signos lateralizantes es un estado de pérdida de conciencia profunda en el que no se observan diferencias en la función motora o sensorial entre los dos lados del cuerpo. Algunas características de este tipo de coma incluyen:
- Ausencia de respuesta a estímulos externos, incluyendo dolor.
- Desaparición de reflejos corneales, faríngeos, pupilares y osteotendinosos.
- Tono muscular muy disminuido o ausente.
- Respiración anormal, como bradipnea o apnea.
- Pupilas midriáticas y arrefléxicas.
Las principales causas de coma sin signos de lateralización son:
- Lesiones que dañan porciones extensas de ambos hemisferios cerebrales.
- Supresión de la función tálamo-cortical por fármacos, toxinas o alteraciones metabólicas.
- Infecciones sistémicas graves.
- Intoxicaciones.
- Estados post-críticos.

Coma ocasionado por lesiones de la fosa posterior
El coma ocasionado por lesiones de la fosa posterior o infratentoriales puede causar coma súbito, postura de extensores anormal y pérdida de los reflejos pupilares y los movimientos extraoculares. La compresión del tronco del encéfalo con pérdida de los reflejos del tronco del encéfalo puede aparecer con rapidez. La hemorragia pontina, otra causa infratentorial de coma, puede presentarse con pupilas puntiformes.
El coma ocasionado por lesiones de la fosa posterior se caracteriza por lo siguiente:
- Puede ser causado por diversos tipos de lesiones en la fosa posterior del cerebro, como tumores, hemorragias, malformaciones vasculares, entre otros.
- Los síntomas más comunes incluyen cefalea, vómitos, alteración del nivel de conciencia y signos de afectación de los pares craneales, como disartria, dismetría, nistagmo.
- El compromiso de conciencia puede variar desde una leve somnolencia hasta un coma profundo, dependiendo de la severidad y localización de la lesión.
- En algunos casos, la alteración del nivel de conciencia puede ser el síntoma predominante, llegando incluso al coma, especialmente cuando hay obstrucción del flujo de líquido cefalorraquídeo y aumento de la presión intracraneal.
- El diagnóstico se basa en la clínica, exámenes de neuroimagen como resonancia magnética o tomografía computarizada, y en algunos casos, estudios angiográficos.
- El tratamiento suele requerir cirugía para descomprimir la fosa posterior y drenar el líquido cefalorraquídeo, además de medidas de soporte vital.
- El pronóstico depende de la etiología, la rapidez del diagnóstico y la efectividad del tratamiento, pudiendo variar desde una recuperación completa hasta un desenlace fatal.
Pseudocoma o coma psicógeno
El pseudocoma o coma psicógeno es un problema diagnóstico. La investigación de los antecedentes y la observación de las respuestas a la estimulación revelan hallazgos que difieren de los síndromes característicos.
Las respuestas pupilares, los movimientos extraoculares, el tono muscular y los reflejos están intactos. Las pruebas útiles comprenden las respuestas a la apertura manual de los ojos (debe haber escasa o nula resistencia en el paciente que no responde) y movimientos extraoculares.
Si se observa que el paciente evita siempre la mirada y mira a otra parte diferente a donde está el médico que lo examina, o si se demuestra nistagmo con pruebas vestibulares térmicas, esto es muy indicativo de una falta de respuesta no fisiológica o fingida.
El pseudocoma o coma psicógeno es un estado de alteración de la conciencia que se presenta sin una causa orgánica subyacente. Algunas características de este trastorno incluyen:
- Pérdida de conciencia que parece involuntaria, pero que no cumple con los criterios clásicos del coma.
- Ausencia de respuesta a estímulos dolorosos, pero con preservación de reflejos del tronco cerebral.
- Respiración y funciones autonómicas normales.
- Ausencia de signos focales neurológicos.
- Antecedentes de trastornos psiquiátricos o eventos estresantes.
- Mejoría súbita de los síntomas, a menudo después de una intervención.
El tratamiento del pseudocoma psicógeno se enfoca en el manejo psiquiátrico y psicológico, incluyendo psicoterapia y en algunos casos, medicación. La recuperación suele ser favorable, aunque pueden presentarse recaídas.
Diagnóstico y diagnóstico diferencial
Los antecedentes, la exploración física, las pruebas de laboratorio y los estudios de neuroimagen por lo general permitirán identificar la causa. El coma súbito indica apoplejía o convulsiones. El inicio gradual indica un proceso metabólico o una lesión progresiva como un tumor o una hemorragia.
La exploración puede revelar signos de traumatismo o indicar otras posibilidades, como toxídromos. Las pruebas neurológicas finas no son factibles, pero los hallazgos asimétricos en la exploración pupilar, la valoración de los reflejos corneales y las pruebas de los reflejos oculovestibulares pueden indicar lesiones focales.
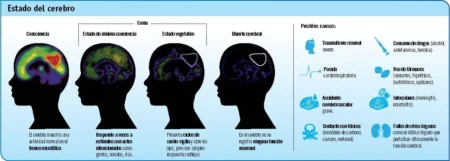
El tono muscular o los reflejos asimétricos también indican una lesión focal. La adopción de posturas extensora o flexora indica una disfunción profunda del sistema nervioso central (SNC). Se debe obtener una tomografía computarizada de la cabeza, seguida de punción lumbar cuando el estudio no muestra datos relevantes y se sospecha una hemorragia o una infección.
La trombosis de la arteria basilar es un problema en el paciente comatoso con una CT de la cabeza “normal”; la resonancia magnética o la angiografía cerebral son necesarias para establecer el diagnóstico. Quienes han padecido convulsiones y se mantienen sin respuesta pueden tener crisis epilépticas sin actividad motriz.
Se lleva a cabo un EEG cuando se sospeche esto. Hay que considerar la ingestión de sustancias tóxicas, infecciones y traumatismo no accidental en niños comatosos. El diagnóstico diferencial del coma comprende procesos patológicos generalizados que también afectan al cerebro y trastornos primarios del SNC (cuadro 142-4).
Tratamiento en el servicio de urgencias y destino del paciente
El tratamiento del estado de coma consiste en medidas de apoyo e identificación de la causa.
- Estabilizar la vía respiratoria, ventilación y circulación.
- Identificar y tratar las causas reversibles, como hipoglucemia y toxicidad de opiáceos.
- Considerar la administración de naloxona empírica. Se administra tiamina antes de glucosa en pacientes hipoglucémicos con antecedente de consumo excesivo de alcohol o de desnutrición.
- Cuando se sospecha hipertensión intracraneal, se eleva la cabeza a 30° y se mantiene en la línea media. El manitol (25 a 1 g/kg) ayudará a reducir la presión intracraneal.
- Se da de alta a los pacientes que tienen causas fácilmente reversibles de coma, cuando el tratamiento en el domicilio y el tratamiento de seguimiento son adecuados y se identifica una causa clara del episodio. Se hospitaliza a todos los enfermos para valoración y tratamiento adicional.
¿Que es el estado de Coma?
Información del autor
Fuentes consultadas
- Cline, David M.; 2014; Tintinalli Manual de medicina de urgencias; 7ma edición.
Última actualización: [25/05/2024]

Soy Lorena Plazas, licenciada en Enfermería y profesora en esta área. Con experiencia en Unidad de Cuidados Intensivos y Urgencias, también soy autora de la web «Enfermería Buenos Aires» y redactora de artículos académicos. Mi pasión radica en ofrecer cuidados humanizados y mejorar constantemente mis habilidades para brindar la mejor atención posible. ¡Gracias por estar aquí!

¿Todos los cadáveres se embalsaman?

Convocatoria IMSS bienestar enfermería

¿Cuanto tardan estos medicamentos en hacer efecto?

¿Qué tareas realiza la Enfermera Forense?

¿Cuales son los Cuidados Mínimos, Intermedios y Especiales en Enfermeria?
¿Que es el valor UPE para los aranceles de enfermería?
¡Elimina la Gota de tu Vida Ahora! Descubre los secretos para combatirla de una vez por todas

¡Alerta! Diabetes Tipo 2: La Epidemia Silenciosa que debes conocer
Descubre cómo prevenir los orzuelos y mantener tus ojos sanos y felices!