Contenido
Fisiología gástrica
Introducción
La fisiología gástrica constituye una compleja y dinámica interacción entre:
- Estructuras anatómicas
- Secreciones
- Ambiente circundante
- Factores exógenos aportados por el individuo
Este trabajo pretende hacer una breve revisión actualizada sobre la fisiología de la secreción y la motilidad gástricas.
Se expondrá la función de las principales células de la mucosa gástrica, sus secreciones y aquellas sustancias, hormonas y neurotransmisores que las estimulan, modulan o inhiben, haciendo especial énfasis en los mecanismos de producción del ácido gástrico.
Además, se tratará específicamente el tema de la motilidad gástrica con idéntica metodología.
El estómago de los vertebrados realiza una variedad de funciones que incluyen:
- El almacén de alimentos
- La exposición de los alimentos al ácido que secreta
- Proveer una barrera que prevenga el paso de microorganismos al intestino
- Mantener una mucosa protectora contra agresiones endógenas y exógenas
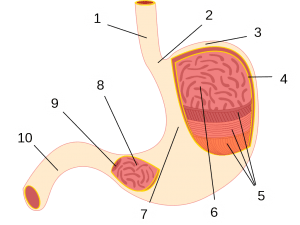
1) Esófago 2) Cardias 3) Fundus 4) Membrana mucosa 5) Capas musculares 6) Mucosa gástrica 7) Pliegues gástricos 8) Antro 9) Píloro 10) Duodeno
El sistema nervioso entérico (ENS) y diferentes formas de percepción sensorial inician y sostienen:
- El proceso coordinado de motilidad gastrointestinal.
- Circulación.
- Absorción.
- Secreción exocrina y endocrina e inclusive la saciedad.
Siendo así sus principales blancos de células:
- Las del músculo liso.
- Las de la mucosa secretora.
- De la microvasculatura.
- Inmunomoduladoras e inflamatorias.
Secreciones gástricas y su control
Células y productos asociados a la generación de ácido
El estómago es rico en células productoras de péptidos hormonales como:
- Similares a las enterocromafines (ELC) que secretan histamina.
- Células D productoras de somatostatina.
- Las células similares a A que producen grelina y obestatina.
- Las D1/P cuyos productos son desconocidos.
- Enterocromafines secretoras de serotonina.
- Las G encargadas de la producción de gastrina.
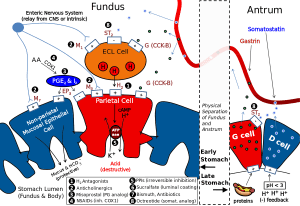
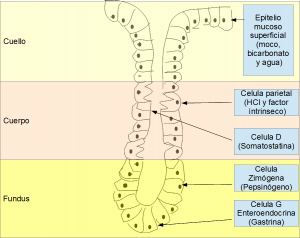
Células similares a las enterocromafines (ELC)
Se localizan en la mucosa oxíntica en proximidad directa con las células parietales. Son capaces de autoreplicarse bajo la influencia de la gastrina.
Histamina
- Es el principal estimulador paracrino de la secreción de ácido.
- La histamina es sintetizada en la mucosa gástrica mediante la histidina descarboxilasa (HDC) en las células similares a las enterocromafines (ELC).
- Así como los mastocitos y liberada solamente de las células ELC en respuesta a la gastrina, que actúa en los receptores CCK2 de éstas.
- Estimula los receptores H2 de las células parietales para la secreción gástrica.
Ghrelina
Es un péptido liberador de la hormona de crecimiento, que ejerce múltiples acciones en la fisiología gastrointestinal como:
- Aumentar la ingesta de comida y la ganancia de peso.
- Estimular la secreción de ácido y la motilidad gástrica.
Se encuentra en las células endocrinas gástricas y en el hipotálamo.
Su liberación ocurre en períodos de ayuno y se cree que ejerce su acción al inducir la liberación de histamina mediante activación vagal nerviosa.
Esto conduce a un aumento en la secreción de ácido por las células parietales. Su acción puede ser abolida con atropina o vagotomía cervical bilateral.
Células D
- Están presentes en la mucosa antral y oxíntica, secretan somatostatina.
Somatostatina
- Se encuentra en el tracto digestivo, es producida por células D endocrinas y paracrinas y nervios entéricos.
- Su efecto es siempre inhibitorio, disminuyendo las secreciones endocrinas y paracrinas, el flujo sanguíneo y la motilidad. Su vida media es de menos de 3 minutos.
- Aún cuando tiene cierto efecto sobre las células parietales, su mayor efecto lo ejerce inhibiendo la liberación de histamina y gastrina.
- Su secreción es estimulada por el ácido gástrico y la gastrina.
- La activación colinérgica de la secreción gástrica promovida por la distensión del estómago, se debe en parte a la supresión de la liberación de somatostatina.
- Su secreción también se ve afectada por el estímulo neural, suprimida por activación colinérgica e incrementada por PIV.
Células G
- Se hallan en la región antral del estómago y liberan gastrina.
Gastrina
- Es secretada principalmente por las células G del antro gástrico, también se produce en el intestino delgado y páncreas.
- Es el producto de un único gen en el cromosoma 17, siendo su precursor la preprograstrina. Es liberada en respuesta a proteínas, péptidos y aminoácidos de la dieta.
- Es el mayor regulador hormonal de la secreción ácida; estimula la secreción de ácido al unirse al receptor CCK2 de las células parietales y las células ELC.
- Su liberación es claramente influenciada por el pH gástrico, un pH alto estimula fuertemente su secreción, mientras un pH muy ácido la inhibe.
Otras dos hormonas, el péptido liberador de gastrina y la somatostatina, estimulan e inhiben su liberación, respectivamente.
Desempeña una función crítica en:
- La proliferación de la mucosa gástrica.
- Organización de la mucosa gástrica.
- Fisiología de la mucosa gástrica.
Esto sucede al participar en la maduración y diferenciación terminal de éstas las células parietales y las células ELC, principales responsables de la secreción de ácido.
Asimismo, influye en la migración de las mismas a lo largo del axis de la glándula gástrica.
Células parietales
- Tienen a su cargo la producción de HCL (ácido clorhídrico) y pepsinógeno.
- Expresan receptores H2, M3, CCK2 Y sst2, los cuales regulan la producción del ácido.
La función de las células parietales no está regulada solamente por hormonas (gastrina, CCK) y mensajeros paracrinos (histamina, somatostatina) sino también por neurotransmisores de las neuronas entéricas como:
- ACh.
- Catecolaminas.
- Neuropéptidos como el péptido pituitario activador de la adenilato ciclasa (PACAP).
- El péptido intestinal vasoactivo (VIP).
- La galanina.
Ach es la principal y expresa 5 subtipos de receptores:
- M1 en las células líder y mucosas de la superficie.
- M2 y M4 en las células D.
- M3 en las células parietales.
- M5 en fibras nerviosas entéricas posganglionares.
- De todos estos estímulos para la producción de ácido, el principal es la histamina vía las células ELC.
Prostaglandinas
- Son factores autocrinos que inhiben la secreción ácida estimulada por histamina y la liberación de histamina estimulada por gastrina.
- Son generadas en el epitelio y lámina propia gástricos, siendo sus principales productores los macrófagos y las células endoteliales capilares.
TGF-alfa y PYY
- El factor de crecimiento transformador alfa es un factor autocrino presente en las células parietales que inhibe la secreción ácida gástrica.
- El péptido YY es liberado postprandial mente de células ileales y colónicas e inhibe las fases cefálica y gástrica.
- Además se une a receptores de las células ELC e inhibe la liberación de histamina estimulada por gastrina.
Fases y regulación de la secreción de ácido
El ácido facilita la digestión de proteínas y la absorción de calcio, hierro y vitamina B12, y además ejerce una acción protectora contra microorganismos exógenos.
Fases
La secreción de ácido ha sido clásicamente dividida en tres fases interrelacionadas, una cefálica, otra gástrica y la intestinal.
En la cefálica, la simple imaginación o percepción visual de la comida es capaz de aumentar el estímulo vagal e iniciar la actividad gastrointestinal, así como el oler, probar o tragar.
La gástrica es producto del efecto químico de los alimentos y la distensión gástrica, donde la gastrina parece ser su principal mediador.
La intestinal, es responsable sólo de una pequeña proporción de la secreción de ácido en respuesta a la comida, y sus mediadores aún están en controversia.
Carbohidratos
- Con respecto al papel de los distintos alimentos en la producción de ácido, las proteínas y los aminoácidos estimulan la secreción de ácido, mientras que los carbohidratos y las grasas lo inhiben.
- El efecto de los carbohidratos requiere de la exposición intestinal a los mismos y su mecanismo de acción es incierto. La grasa estimula la liberación de CCK, un potente inhibidor de la secreción ácida.
- Los L-aminoácidos y no los D-aminoácidos pueden inclusive modular la secreción gástrica en ausencia de los intermediarios hormonales clásicos como la gastrina e histamina.
- Por ser potentes activadores alostéricos del receptor sensor de calcio (CaSR) expresado en las células parietales y las células G.
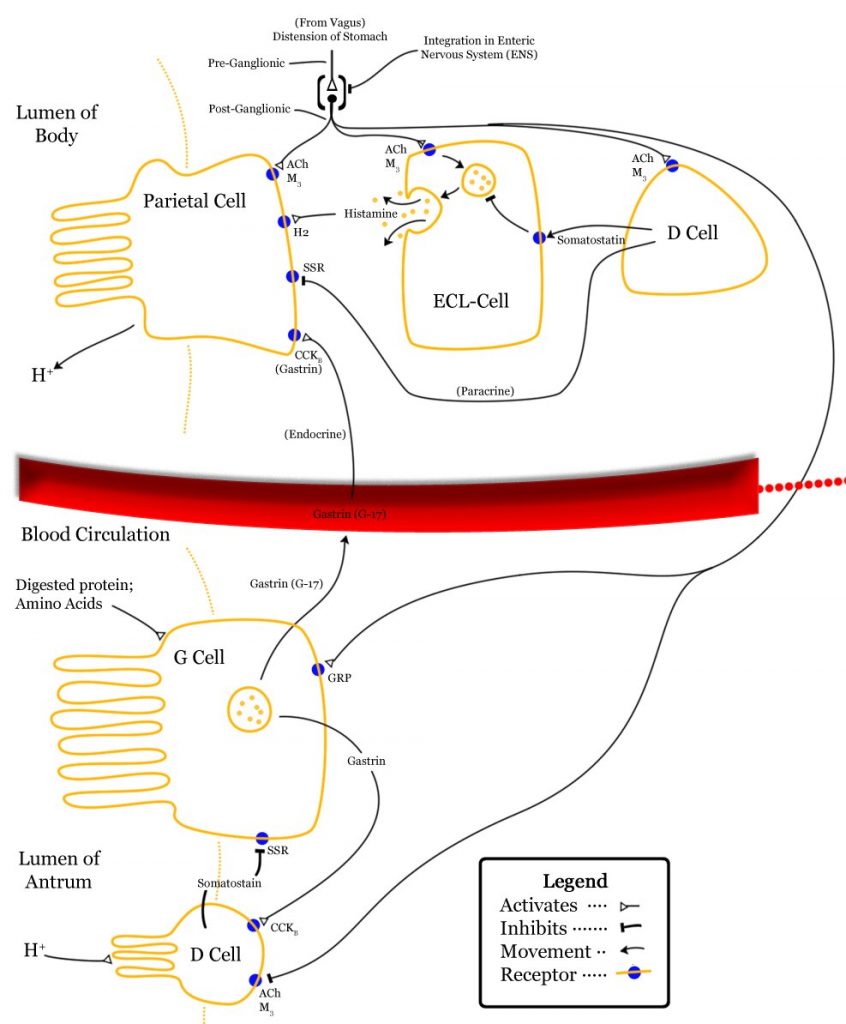
Secreción ácida gástrica
Está regulada mediante la interacción de señales endocrinas, paracrinas y neurocrinas por al menos tres vías mensajeras principales:
(a) Gastrina-histamina.
(b) CCK-somatostatina.
(c) Neural, mediante la ACh y neuropéptidos.
También existen comunicaciones entre los receptores H2 y M3, y CCK2 y sst2 de las células parietales.
Probablemente a través del traslape de segundos mensajeros como el cAMP y la fosfolipasa C. Esta comunicación es indispensable.
En ausencia del receptor M3 en ratones mutilados, las células parietales no alcanzan su capacidad secretora máxima pese al contacto con estimuladores vagales y la integridad de la vía gastrina-histamina.
Interacción de las vías
Gastrina
- Es liberada de las células G y actúa en los receptores CCK2 de las células ELC.
- Estimula la producción de segundos mensajeros como el fosfatidilinositol y el calcio, activando la pkC y aumentando la expresión de ARNm de la histidine carboxilasa (HDC).
- Acelera la liberación y síntesis de histamina, que actuará en los receptores H2 de las células parietales y estimulará la secreción de ácido.
CCK circulante
- Actúa en los receptores CCK1 de las células D, quienes liberan la somatostatina que inhibirá las células G, las ELC y las parietales, al actuar en el receptor sst2, inhibiendo la vía gastrina-histamina.
- En ratones doblemente bloqueados para la producción de gastrina y CCK, se observó que las células parietales seguían siendo capaces de producir ácido en respuesta al estímulo vagal .
ACh
- Actúa en los receptores M3 de las células parietales estimulando la secreción de ácido y, en M2 y M4 de las células D para inhibirlas.
Receptores
La adrenalina y NA actúan en receptores β2 de las células ELC movilizando histamina, mismo resultado que se logra mediante el PACAP (receptor PAC1) y el VIP (receptor VAPAC2).
La galanina inhibe la vía de la gastrina-histamina, también en las células ELC (receptor Gal1).
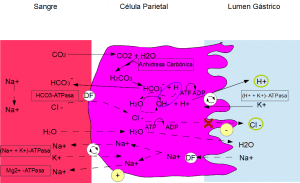
Cuando la histamina se une a su receptor H2 en la membrana basolateral de las células parietales, la resultante cascada de eventos incluye:
- Un aumento del calcio citoplasmático.
- Elevados niveles de AMPc.
Esto niveles disparan el eflujo de iones cloruro e hidrogenión de la superficie apical de la célula mediante un canal de conductancia de cloruro y la H-K-ATPasa recién traslocada.
En su estado de reposo, las células parietales están llenas de vesículas secretoras que coalescen ante la estimulación para fusionarse con los canalículos que drenan hacia el lumen apical resultando en la secreción de HCl.
El cese de la secreción de ácido está asociado a la re internalización de la bomba de protones, mediado por la cola citoplasmática de la unidad beta de la bomba.
Formación de Ácido
Incluye los siguientes pasos:
Ión cloruro
- Es activamente transportado del citosol hacia el lumen del canalículo y lo opuesto sucede con los iones de sodio que son transportados activamente fuera de los canalículos hacia el citoplasma.
- Así creando un potencial negativo que conduce a la difusión de iones potasio positivamente cargados y un número menor de iones sodio del citoplasma al canalículo.
- En resumen, KCl principalmente y NaCl entran al canalículo.
Agua
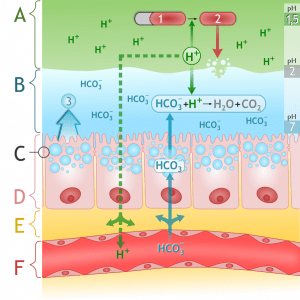
- Se disocia en iones hidrógeno e hidroxilo en el citoplasma parietal.Los iones hidrógeno son activamente secretados hacia el canalículo en intercambio por iones potasio mediante la H-K-ATPasa.
- Los iones de sodio son activamente reabsorbidos por otra bomba de manera que la mayoría del sodio y potasio difundidos hacia el canalículo son reabsorbidos dentro del citoplasma.
- El HCl es entonces secretado por el extremo abierto del canalículo hacia el lumen glandular.
- El agua pasa hacia el canalículo mediante ósmosis debido a los iones ya excretados hacia el canalículo.
- Así la secreción final tiene contiene agua, HCl (150-160mEq/L), KCl (15mEq/L) y una pequeña concentración de NaCl.
Dióxido de carbono
- Formado durante el metabolismo celular o proveniente de la sangre, se combina bajo la influencia de la anhidrasa carbónica con los iones hidroxilo para formar iones bicarbonato, los cuales difundirán hacia el líquido extracelular en intercambio por iones cloruro.
- Se ha dicho que en los adultos mayores, una reducción en la función de las células parietales condiciona la disminución en la secreción de ácido y la elevación del pH gástrico.
- Sin embargo, otros estudios han demostrado que esto es propio de pacientes con sintomatología gastrointestinal.
- En adultos mayores con morbilidades varias sin síntomas gástricos, hasta un 90% han sido capaces de acidificar el contenido gástrico aún en su estado basal.
Información del autor
1. Andrés, E., Loukili, N., Noel, E., Kaltenbach, G., Abdelgheni, M., Perrin, A., Noblet, M., Maloise, F., Schilienger, J.P., Blicklé, J. (2004). Vitamin B12 (cobalamin) deficiency in elderly patients. CMAJ, 171, 251-259
2. Goyal, R., Hirano I. (1996). The Enteric Nervous System, Review Article. NEJM, 334, 1106-1115
3. Hofer, D., Asan, E., Drenckhahn, D. (1999). Chemosensory Perception in the Gut. News Physiol Sci, 14, 18-23
4. Raybould, H. (1998). Does Your Gut Taste? Sensory Transduction in the Gastrointestinal Tract. News Physiol Sci, 13, 275-280
5. Chen, D., Aihara, T., Zhao, C., Hakason, R., Okabe, S. (2006). Differentiation of the Gastric Mucosa. I Role of histamine in control of function and integrity of oxyntic mucosa: understanding gastric physiology through disruption of targeted genes. AJPGastrointest Liver Physol, 291, 539-544
6. Kasper, D., Fauci, A., Longo, D., Braunwald, E., Hauser, S., Jameson, J. (2005). Harrison, Principios de Medicina Interna. (16º ed.). México: McGrawHill.
7. Physiology of gastric acid secretion. (2009, May). www.uptodate.com Soll, A.
8. Feldman, M., Friedman, L., Lawrence, B. (2006). Sleisenger and Fordtran’s Gastrointestinal Liver Disease. ( 8º ed.). USA: Saunders
9. Yakabi, K., Kawashima, J., Kato, S. (2008). Ghrelin and gastric acid secretion. World J Gastroenterol, 14, 6334-6338
10. Peeters, T. (2003). Central and peripheral mechanisms by which ghrelin regulates gut motility. Journal of physiology and pharmacology, 4, 95-103
11. Tack, J., Depoortere, I., Bisschops, R., Delporte, C., Coulie, B., Meulemans, A., Janssens, J. (2006). Influence of ghrelin on interdigestive gastrointestinal motility in humans. Gut, 55, 327-333
12. Phillison, M., Johansson, M., Henriksnas, J., Petersson, J., Gendler, S., Sandler, S., Persson, E., Hansson, G., Holm, L. (2008). The gastric mucus layers: constituents and regulation of accumulation. Am J Physiol Gastrointest Liver Physiol, 295, 806-812
13. Liddle, R. (2009, May). Physiology of somatostatin and its analogues www. uptodate.com
14. Jain, R., Samuelson, L. (2006). Differentiation of the Gastric Mucosa. II Role of gastrin in gastric epithelial cell proliferation and maturation. Am J Physiol Gastrointest Liver Physiol, 291, 762-765
15. Liddle, R. (2009, May). Physiology of gastrin www.uptodate.com
16. Guyton, A., Hall, J. (2006). Textbook of Medical Phisiology. (11º ed.). USA: Elsevier Saunders
17. Busque, S., Kerstetter, J., Geibel, J., Insogna, K. (2005). L-Type amino acids stimulate gastric acid secretion by activation of the calciumsensing receptor in parietal cells. Am J Physiol Gastrointes Liver Physiol, 289, 664-669
18. Hurwitz ,A., Brady, D., Schaal, E. (1997). Gastric Acidity in Older Adults. JAMA, 278, 659-662
19. Silverthorn, D. (2008). Fisiología Humana, Un enfoque integrado. (4º ed.). Buenos Aires, Argentina: Editorial Médica Panamericana
20. Hansen, M. (2003). Neurohumoral Control of Gastrointestinal Motility. Physiol Res, 52, 1-30
21. Tack, J., Sarnelli, G. (2002). Serotonergic modulation of visceral sensation: upper gastrointestinal tract. Gut, 51, 77-80
22. Kamerling, I., Van Haarst, A., Burggraaf, J., Schoemaker, R., Kam, M., Heinzerling, H., Cohen, A., Masclee, A. (2003). Effects of a nonpeptide motilin receptor antagonist on proximal gastric motor function. Br J Clin Pharmacol, 57, 393-401
23. Beglinger, C., Degen, L. (2002). Role of thyrotrophin releasing hormone and corticotrophin releasing factor in stress related alterations of gastrointestinal motor function. Gut, 51, 45-49
24. Kim, H. (2009). 5-Hydroxytryptamine4 receptor agonists and colonic motility. J Smooth Muscle Res, 45, 25-29
25. Kunzelmann, K., McMorran, B. (2004). First Encounter: How Pathogens Compromise Epithelial Transport. Int Union Physiol Sci, 19, 240-244
26. Medicina Legal de Costa Rica, vol. 27
- By Danilo94 (Own work) [CC BY-SA 3.0 or GFDL], via Wikimedia Commons
- By Georg Noddack (Own work) [CC BY-SA 3.0], via Wikimedia Commons
- By Georg Noddack (Own work) [CC BY-SA 3.0], via Wikimedia Commons
- CC BY-SA 3.0
- By M • Komorniczak -talk- 11:43, el 23 de abril de 2011 (UTC)Ilustración por: Michał Komorniczak. Esta imagen ha sido liberada en las Creative Commons 3.0. Reconocimiento-Compartir (CC BY-SA 3.0)Si utiliza en su sitio web o en su publicación mis imágenes (ya sean originales o modificados), se le solicita a darme detalles: Michał Komorniczak (Polonia) o Michal Komorniczak (Polonia).Para obtener más información, escribir a mi dirección de correo electrónico: [email protected] [CC BY 3.0], via Wikimedia Commons
- By Determinants_of_Gastric_Acid_Secretion.svg : Vanwa71 obra derivada: Makeemlighter (Determinants_of_Gastric_Acid_Secretion.svg) [CC BY 3.0], via Wikimedia Commons
- By Internet Archive Reserva Imágenes [Sin restricciones], via Wikimedia Commons
Última actualización: [28/01/2023]
Meropenem – Cuidados de enfermería

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica

Tos nerviosa o seca: ¿Qué la diferencia de otros tipos de tos?