Contenido
Laboratorio de endocrinología
Función del laboratorio endocrinológico
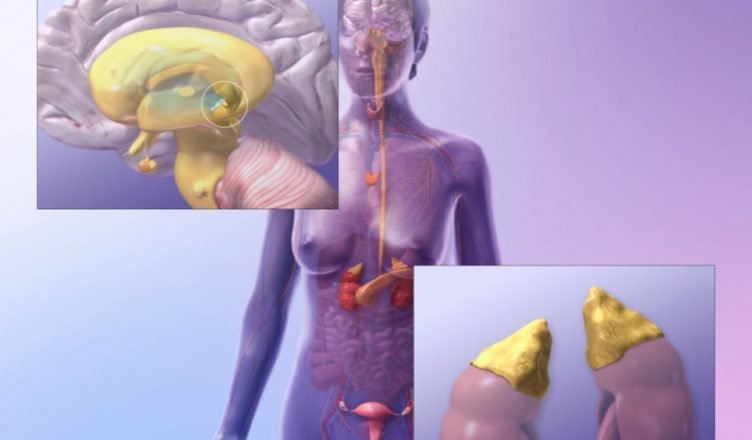
El laboratorio de endocrinología está orientado a apoyar al diagnóstico clínico de los trastornos del sistema endócrino, el que está formado por órganos y tejidos con células especializadas y glándulas, encargadas de la regulación de múltiples funciones.
Su función reguladora la ejerce a través de la secreción de hormonas que son secretadas por un órgano para ejercer su efecto sobre receptores localizados en células distantes.
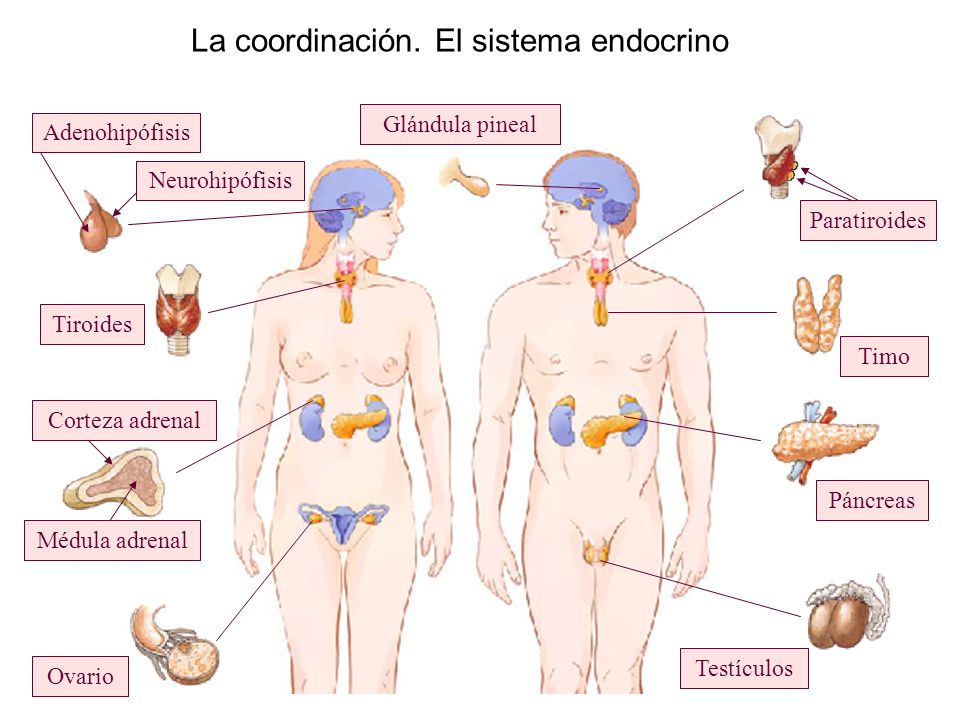
Órganos del sistema endocrino
- Hipotálamo
- Hipófisis
- Tiroides
- Timo
- Paratiroides
- Páncreas
- Islotes del Páncreas
- Suprarrenales
- Riñón
- Ovarios
- Testículos
Muestras de laboratorio
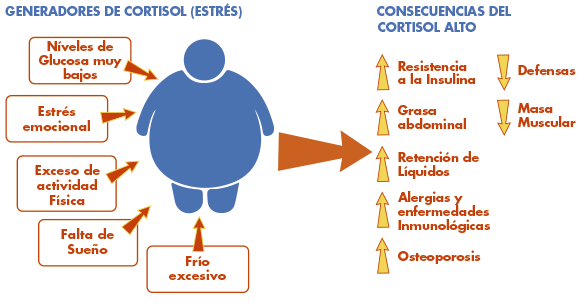
Cortisol
- La medición de Cortisol se utiliza para monitorear directamente la función adrenocortical e indirectamente la hipo o hiperfunción de la glándula pituitaria.
- Niveles elevados de Cortisol son asociados con adenoma suprarrenal, Enfermedad de Cushing, tumor de la pituitaria, entre otros.
- Niveles disminuidos de Cortisol puede indicar hipofunción adrenal o un defecto en la vía metabólica.
- El cortisol es considerado la hormona del estrés pues el organismo la fabrica ante situaciones de emergencia para ayudarnos a enfrentarnos a los problemas.
- Rangos de referencia: Adultos: 3.7-19.4 µg/dL
Hormona del crecimiento HGH (Somatotropina)
- La hormona del crecimiento (hGH) es secretada por el lóbulo anterior de la hipófisis, en respuesta a diferentes estímulos (ejercicio, hipoglucemia, ingestión de proteínas, sueño profundo).
- Esta hormona estimula la secreción del factor de crecimiento insulínico tipo I (IGF-1) el cual juega un rol integral en el crecimiento.
- Se utiliza para el diagnóstico y tratamiento de varias formas de secreción inapropiada de hGH.
- Deben interpretarse con precaución valores aislados, ya que los niveles varían durante el día e influyen en su secreción: el sueño, vigilia, ejercicio, estrés, hipoglucemia, estrógenos, corticoesteroides, L- dopa y otros.
- Se observa una hiposecreción en el enanismo y potencial de crecimiento disminuido.
- Una hipersecreción en el gigantismo y acromegalia.
- Rangos de referencia: Hombres: hasta 2.5 ng/ml. Mujeres: hasta 9.9 ng/m. ⟨adultos⟩.
Hormona folículo estimulante (FSH)
- La determinación de esta hormona es útil para conocer la integridad del eje hipotálamo hipofisiario y como ayuda para catalogar las disfunciones gonadales en primarias o secundarias.
- Rangos de referencia: Hombres: 0.95 – 11.95 mIU/mL. Mujeres Fase Folicular: 3.03 – 8.08 mIU/mL.Mitad del Ciclo: 2.55 – 16.69 mIU/mL. Fase Lútea: 1.38 – 5.47 mIU/mL. Post menopausia: 26.72 – 133.41 mIU/mL ⟨adultos⟩.
Hormona gonadotrofina coriónica (ß-hCG)
- La detección de la ß-hCG se utiliza para la confirmación de embarazos, seguimientos de embarazos anormales (intrauterinos o ectópicos) con mediciones seriadas cuantitativas de ß hCG.
- Niveles relativamente bajos se asocian a embarazos intrauterinos anormales.
- Niveles elevados de ß-hCG se encuentran en Mola Hidatiforme y casos de Coriocarcinoma.
- Rangos de referencia: Adultos: 0- 5 mIU/mL.
Hormona luteinizante (LH)
- La determinación de los niveles de LH es esencial para la predicción de la ovulación, en la evaluación de infertilidad, en el diagnóstico de desórdenes gonadal-pituitarios.
- Los niveles normales en la mujer varían a lo largo del ciclo reproductor.
- La elevación de LH en la mujer se observa en casos de hipofunción ovárica primaria (Síndrome de Turner), ovario poliquístico y en la Menopausia, en el hombre elevaciones de la LH se asocia a hipogonadismo primario o secundario.
- Rangos de referencia: Mujeres Fase Folicular: 1.80 – 11.78 mIU/mL. Ciclo Medio: 7.59 – 89.08 mIU/mL. Fase Lútea: 0.56 – 14.00 mIU/mL. Postmenopáusicas: 5.16 – 54.00 mIU/mL. Hombres: 0.57 – 12.07
Prolactina
- La deficiencia de prolactina tiene importancia clínica en test adicionales de función hipofisaria en pacientes ya diagnosticados de enfermedad hipofisaria.
- Valores aumentados de prolactina pueden observarse en pacientes que presentan alteraciones en la fertilidad como anovulación con o sin irregularidades menstruales, amenorrea y galactorrea.
- El exceso de prolactina en varones podría provocar oligospermia, impotencia o ambas.
- Rangos de referencia: Hombres: 3.46 a 19.40 ng/mL. Mujeres: 5.18 a 26.53 ng/mL. Adultos
Hormona tiroestimulante (TSH)
- Esta hormona regula la producción de hormonas tiroideas T3 y T4, por lo tanto, es de gran utilidad en él diagnóstico diferencial de hipotiroidismo y como ayuda en el monitoreo de terapia tiroidea.
- Se encuentra disminuida e incluso indetectable en los hipertiroideos.
- En el hipertiroidismo secundario a tumores se encuentra elevada.
- Se encuentran valores elevados en el hipotiroidismo primario y bajo o normal en el hipotiroidismo pituitario.
- Rangos de referencia: Adultos: 0.35 a 4.94 uUI/mL
Testosterona total
- Se utiliza principalmente en la evaluación del hipogonadismo, tumores gonadales y adrenales, hiperplasia suprarrenal congénita, síndrome de ovario poliquístico, hirsutismo, amenorrea, obesidad e infertilidad.
- La Testosterona circula mayoritariamente unida a proteínas transportadoras (SHBG) y solo la fracción libre es fisiológicamente activa.
- Por lo tanto, condiciones y medicamentos que afectan los niveles de SHBG modifican también los niveles de Testosterona Total.
- Rangos de referencia: Hombres: 142.39 – 923.14 ng/dl. Mujeres: 10.83 – 56.94 ng/dl. Adultos.
Test del sudor
- Este examen se realiza para la pesquisa de Fibrosis Quística, enfermedad caracterizada por una alteración en los canales CFTR (Regulador de la conductancia de transmembrana de la Fibrosis Quística) de la membrana de glándulas exocrinas, como por ejemplo las glándulas sudoríparas.
- Esto implica que el cloruro, que sale en exceso de la célula al producirse el sudor, no retorne por dichos canales al interior de la célula, lo que llevará al sodio a salir por gradiente electroquímico, generando un sudor muy salino.
- No realizar a pacientes con fiebre, vómitos o diarrea dentro de las 24 horas previo al examen.
- No se debe realizar el examen a pacientes conectados a oxígeno.
- Rangos de referencia: Paciente pediátrico: ≤ 49 mmol NaCl/L.
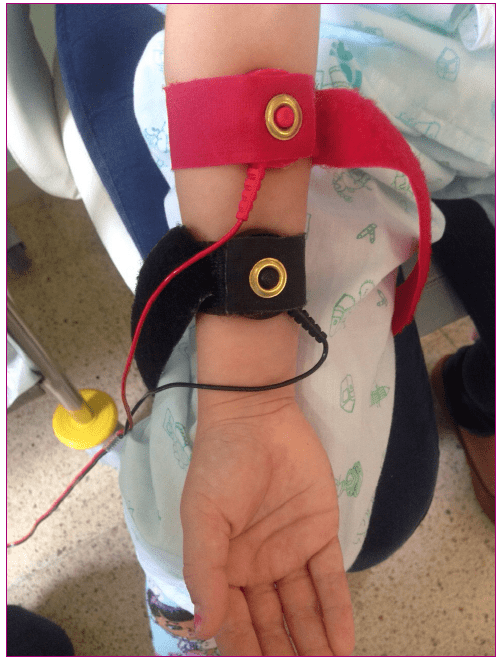
- Toma de muestra:
Para realizar la inducción del sudor, se debe descubrir el brazo del paciente y limpiar la piel del antebrazo en el sitio seleccionado (sin heridas, fisuras, ni signos de inflamación en la piel), esto con el fin de eliminar impurezas, material graso y células muertas sueltas, minimizando de esta forma, la impedancia eléctrica de la piel. Realizar lo anterior de la siguiente forma:
♦Frotar vigorosamente el área usando un algodón con alcohol, luego limpiar nuevamente el área con abundante agua desionizada.
♦ Dejar humedecida el área donde se va a conectar el disco de pilocarpina,⟨ver imágenes⟩, esto asegura el contacto uniforme sobre el área y reduce la posibilidad de una quemadura.

Gracias por leer Laboratorio de endocrinología !!!
Información del autor
- Manual de toma de muestra. Unidad de Lab.Clinico-Complejo asistencial Dr. Sotero del Rio. Chile. Año 2018
- Lorena Plazas. Lic. en enfermería. Trabajo propio.
- https://fapap.es/articulo/342/test-del-sudor. Imagenes
- https://sites.google.com/site/ferlasicologacom/hormones/cortizol. Imagen
- https://cienciasnaturalesecuadoruetomasoleas.blogspot.com/2016/07/sistemaendocrino.html. Imagen
- https://www.endoriente.com/seccion/endocrinologia/que_es_la_endocrinologia_13.Imagen portada
Última actualización: [13/08/2023]
Oxacilina – Cuidado de enfermería
Oxacilina Descripción del fármaco Presentación: cápsulas 250 mg/500 mg; solución oral 250 mg/5ml; ampollas 20 mg/ml; 40 mg/ml Nombres comerciales: ...

Día de la enfermera 2024
Día de la enfermera 2024 El Día Internacional de la Enfermería 👉12 de mayo; es una fecha muy especial que ...
Ertapenem – Cuidado de enfermería
Ertapenem - Cuidado de enfermería Descripción del fármaco Presentación: Frasco ámpula: 1 g. Nombres comerciales: Invanz; Ertapenem Richet 1 g ...
Cefepime – Cuidados de enfermería
Cefepime - Cuidados de enfermería Descripción del fármaco El cefepime es la única cefalosporina de cuarta generación disponible. Es más ...
Claritromicina – Cuidados de enfermería
Claritromicina - Cuidados de enfermería Descripción del fármaco Presentación: Tabletas: 250, 500 mg. Suspensión oral: 250 mg/5 mL. Nombres comerciales: ...
Meropenem – Cuidados de enfermería
Meropenem - Cuidados de enfermería Descripción del fármaco Antibiótico perteneciente a los carbapenémicos. Meropenem es similar al imipenem pero tienen ...

10 Servicios de enfermería
Servicios de enfermería Los servicios de enfermería desempeñan un papel fundamental en la prestación de salud a individuos, familias y ...

Libros auxiliar de enfermeria
Libros auxiliar de enfermeria 10 mejores libros para Auxiliar de Enfermeria A continuación se enumeran los 10 libros altamente recomendados ...

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?
Trastorno de Oposición Desafiante en niños El trastorno de oposición desafiante (TND) es un trastorno de salud mental infantil que ...

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Nutrición Comunitaria y Educación Alimentaria ¿Cuál es la diferencia entre Nutrición Comunitaria y Educación Alimentaria? La nutrición es involuntaria, y ...