Contenido
Indicaciones de oxigenoterapia
Sistema respiratorio
El sistema respiratorio es el encargado del intercambio gaseoso entre la sangre y el ambiente exterior, favoreciendo así la respiración celular.
Las estructuras respiratorias incluyen:
- Nariz.
- Faringe.
- Laringe.
- Tráquea.
- Bronquios.
- Pulmones.
- Diafragma.
- Músculos intercostales.
- Costillas.
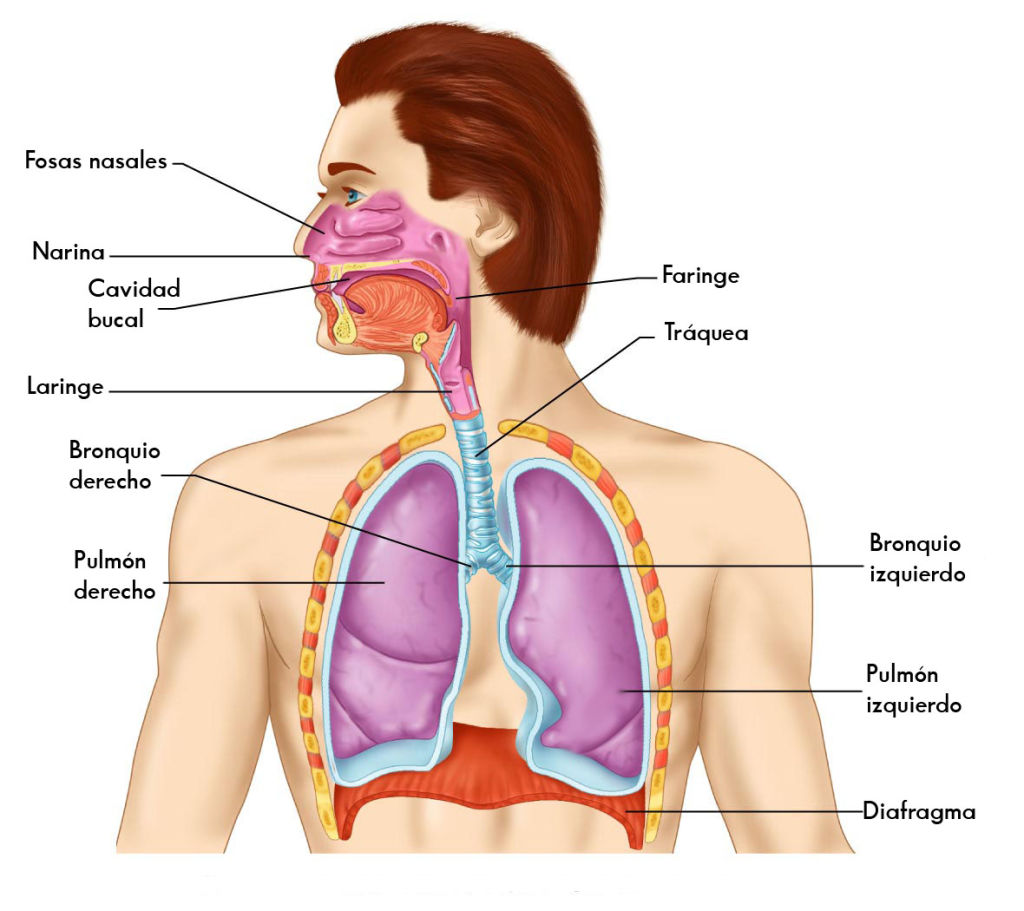
Las tres primeras, consideradas el tracto respiratorio alto, filtran, calientan y humedecen el aire antes de que pase al resto de las estructuras inferiores.
A través del acto involuntario de la respiración, el oxígeno (O2) es inhalado dentro del cuerpo para su posterior distribución a los tejidos y el dióxido de carbono (CO2) producido por el metabolismo celular, es eliminado al exterior.
A su vez, las funciones homeostáticas y conductuales del aparato respiratorio están reguladas por el sistema nervioso central (SNC), donde se origina el ritmo respiratorio básico. Son necesarios los tres procesos de ventilación, difusión y perfusión para que se produzca.
El O2, se trata de un elemento químico, que constituye la quinta parte del aire atmosférico terrestre. Es un componente de la capa de ozono además de las moléculas orgánicas e interviene en el metabolismo aeróbico del organismo, por lo que adquiere una importancia vital. Carece de actividad inflamable pero no en cambio, de concurrente.
Se trata de un gas incoloro, inodoro, insípido y poco soluble en agua, constituyendo aproximadamente un 21% del aire.
Hipoxemia
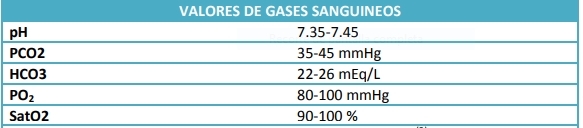
En su defecto, ocurre la disminución de oxígeno en sangre o hipoxemia. En el patrón de gases sanguíneos, la hipoxemia (11) se define como la disminución de la presión arterial de oxígeno (PaO2 <60 mmHg) y de la saturación de hemoglobina en sangre arterial (<93%).
La hipoxemia puede ser causada por diversos mecanismos. Se destacan principalmente:
- La disminución de PaO2 (14)inspiratoria del medio ambiente.
- Hipoventilación alveolar.(10)
- Dificultad en la distribución de oxígeno en el organismo.
- Desequilibrio en la ventilación/perfusión pulmonar.
- Corto circuito orgánico.
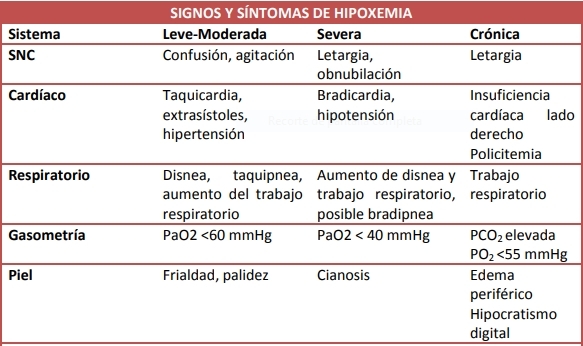
La hipoxia(12)se trata de la disminución de oxígeno a las células, lo que limita la producción energética. Es evidente que toda hipoxemia va a cursar con hipoxia, no en cambio al sentido contrario.
Puede presentarse un cuadro de hipoxia sin hipoxemia, debido por ejemplo, a una intoxicación por monóxido de carbono.
El aumento de la presión del gas corporal de CO2 por encima de 45 mmHg, es denominado hipercapnia arterial, respirando aire ambiente y a nivel del mar.
La insuficiencia respiratoria, por su parte, se define como la disfunción del sistema respiratorio provocando un desequilibrio entre el intercambio gaseoso de oxígeno (O2) y carbono dióxido (CO2). Se mantienen unos niveles de PaO2 (14) inferiores a 60 mmHg.
Oxigenoterapia
La oxigenoterapia, supone un tratamiento fundamental para las insuficiencias, tanto agudas como crónicas, con el fin de prevenir o tratar la hipoxia y sus síntomas principalmente, secundaria al desequilibrio gaseoso.
Pretende satisfacer las necesidades de oxígeno a los tejidos. Consiste en el aporte de aire enriquecido con oxígeno por vía inhalatoria, a mayores concentraciones que las del aire ambiente (21%), aumentando así la fracción inspirada de oxígeno (FiO2) y consecuentemente el contenido arterial de oxígeno.
Su utilización, además, se considera una terapia farmacológica ya que necesita de indicaciones precisas por parte de personal facultativo. A su vez, requiere de criterios clínicos y de laboratorio para su evaluación, así como un correcto manejo y cuidado en el tiempo de dosificación con el fin de evitar efectos adversos.
Se deriva, por lo tanto, la importancia de la capacitación de enfermería como principal colectivo responsable en el manejo y cuidado de esta terapia.
La oxigenoterapia no queda exenta de riesgos y complicaciones asociadas, por lo que el manejo debe ser de calidad. Responsabilidad que recae principalmente sobre los profesionales de enfermería.
Indicaciones
Ante la presencia de dificultad respiratoria con signos de hipoxia, cianosis (5), incremento del trabajo cardiorespiratorio, depresión SNC en un paciente, la indicación de oxigenoterapia es inmediata, no siendo necesaria la determinación de gases arteriales o pulsioximetría.
♦El valor de PaO2<60 mmHg, correspondiente a Sat O2 <90%, revelan la necesidad de instauración de oxigenoterapia.♦
El modo de proceder será diferente de acuerdo a las necesidades del paciente, en situación aguda o crónica.
Situación aguda
Las indicaciones de oxigenoterapia en pacientes agudos, sin antecedentes previos de enfermedades respiratorias crónicas, se deben generalmente a una de estas causas:
Hipoxemia tisular
Se trata de la indicación más frecuente. Pueden ser ocasionadas por diferentes mecanismos fisiopatológicos. Se destacan:
- Neumonía.
- Bronquiolitis.
- Asma.
- Atelectasia (2)como desequilibrio entre la ventilación perfusión.
Así mismo, se incluyen en este grupo, las depresiones respiratorias por fármacos, cardiopatías congénitas cianosantes, tromboembolias. Y por último, hipoxemias secundarias a grandes alturas en las que el contenido de FiO2 ambiental está disminuido.
Hipoxia sin hipoxemia
En este grupo se considera indispensable tratar la causa subyacente de hipoxia (12). Se incluyen:
- Anemia severa.
- Intoxicación por monóxido de carbono (con el fin de reducir la carboxihemoglobina).
- Shock hipovolémico.
- Insuficiencia cardíaca.
Los beneficios de la oxigenoterapia en este tipo de cuadros, son limitados en la medida en que, a pesar de ser indispensable, su empleo no consigue revertir la hipoxia tisular a menos que se pongan en marcha simultáneamente los tratamientos específicos de las alteraciones señaladas.
Todo paciente en situación crítica
La parada cardiorrespiratoria, niveles de PaO2<60 mmHg y SatO2<90%, hipotensión grave o shock, bajo gasto cardíaco con acidosis metabólica o patologías con posible compromiso del patrón respiratorio suponen situaciones de urgencia con exigencia de tratamiento con oxígeno.
La administración de oxígeno en situaciones de síndrome coronario agudo o cuidados paliativos no se sustenta si no se sufre una hipoxemia (11) documentada.
Situación crónica
En usuarios con enfermedad pulmonar obstructiva crónica (EPOC), ante un episodio de agudización el inicio del nivel de FiO2 (7) debe ser progresivo, desde concentraciones bajas a altas hasta alcanzar SatO2 aproximadas al 90%.
En pacientes que sufran una insuficiencia respiratoria hipercápnica o con riesgo de hipercapnia (17) los niveles de SatO2 deberán situarse entre 88-92%, siempre controlando los niveles de CO2, con el fin de evitar los riesgos asociados de la hipercapnia en este tipo de paciente.
La oxigenoterapia proporciona un gran beneficio en los pacientes con exacerbación aguda e hipoxemia. Sin embargo, conlleva el riesgo de provocar hipercapnia y desencadenar un fallo respiratorio (vigilar somnolencia, flapping, etc).
Aunque los estudios disponibles presentan importantes limitaciones metodológicas, se recomienda que a los pacientes en esta situación clínica, cuando no pueda realizarse una gasometría arterial, deberá realizarse pulsioximetría.
- La administración de O2 deberá mantener una saturación arterial por encima del 90%.
- Cuando se atiende a un paciente con una exacerbación del EPOC: No se debe exceder una saturación de oxígeno > 93%.
- La terapia de oxígeno debe iniciarse con un 35% y titulada hacia arriba si la SaO2 < 90% y disminuirla si la saturación excede 93-94%.
Complicaciones de Oxigenoterapia
Como ya he ha podido apreciar, la oxigenoterapia cubre un gran campo de actuación, siendo de vital urgencia en algunas ocasiones, asegurando una mejor calidad de vida en todas ellas.
Sin embargo, al igual que ocurre con todas las indicaciones médicas, el manejo por parte de enfermería ha de ser riguroso, evitando los riesgos asociados al uso de oxigenoterapia.
Esta terapia debe ser titulada a la concentración más baja que consiga los objetivos propuestos.
Se pueden distinguir varios tipos de complicaciones derivadas de la administración de O2, generalmente a FiO2 elevadas y de forma mantenida.
A continuación se desarrollan las principales complicaciones:
Riesgos físicos
Se incluyen aquí los traumatismos de las máscaras, sequedad de la mucosa nasal y ocular, así como el desarrollo de UPP en los puntos de apoyo del dispositivo. También pueden ocurrir accidentes en el manejo del oxígeno.
Es indispensable advertir al usuario y familiares de la prohibición de fumar. El riesgo de quemaduras se eleva notablemente en presencia de una concentración de O2 elevada. Se desaconseja el uso de vaselina en cara o mucosas debido a su contenido oleoso.
Retención de CO2
Este fenómeno se produce con mayor frecuencia en pacientes con antecedentes descritos de hipercapnia (17). La hipercapnia agravaba por la hiperoxia se explica a través de una combinación de tres factores:
- Efecto Haldane: la fijación de oxígeno a la hemoglobina tiende a desplazar CO2 hacia la sangre, provocando un aumento de CO2 disuelto en sangre.
- Fisiológicamente en los alvéolos mal ventilados se produce una vasoconstricción hipóxica que disminuye la perfusión de esos alveolos como fenómeno compensatorio. Al aumentar la FiO2 aumenta el oxígeno alveolar y cesa la vasoconstricción compensatoria, aumentando la perfusión sin que aumente la ventilación. Esto significa un aumento de la admisión venosa que incrementa la PaCO2 (15)de la sangre arterial.
- Reducción de la ventilación minuto por disminución del estímulo hipóxico.
Depresión respiratoria
La hipercapnia anteriormente descrita puede ocasionar alteraciones en el sistema nervioso central, siendo disminuido el estímulo hipóxico de estos pacientes.
Consecuentemente provocando alteraciones en la conciencia, coma, y depresión respiratoria.
Como ya se ha comentado anteriormente, en pacientes con retención de CO2 se deben mantener niveles de SaO2 no superiores al 92%.
Atelectasias (2)
Generalmente ocurren con niveles de FiO2 superiores al 50%. Su aparición se ve influenciada por la disminución de nitrógeno en el aire inspirado, gas primario que mantiene el volumen residual, a raíz del aumento de oxígeno.
Esta disminución provoca un colapso alveolar por lo que el oxígeno es absorbido rápidamente por la sangre. Se produce frecuentemente por una alteración en la relación ventilación/perfusión.
También este proceso se facilita debido a la alteración de la aclaración de las secreciones por un trastorno de la actividad mucociliar y de la función de los macrófagos alveolares.
Infecciones
Se debe respetar la higiene en el manejo de los dispositivos como en el mantenimiento de los mismos, con el fin de prevenir infecciones secundarias a su uso. La utilización de nebulizadores y humidificadores aumenta el riesgo de contaminación bacteriana.
Materiales necesarios
Es el conjunto de materiales que junto con los dispositivos de oxigenoterapia son imprescindibles para poder llevar a cabo la terapia con oxígeno.
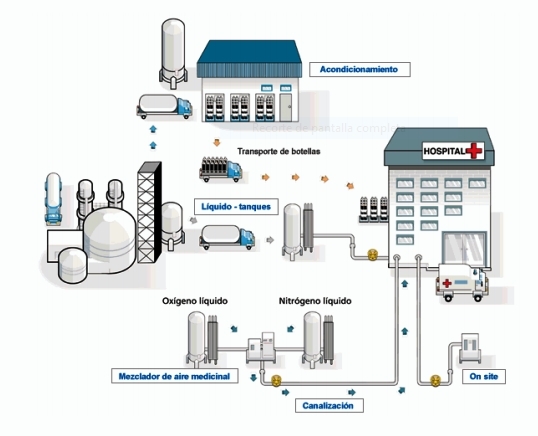
Fuente de oxígeno
Se denomina fuente al lugar donde se almacena y desde el que se distribuye el oxígeno. El oxígeno tiene varias formas de almacenamiento, desde el sistema centralizado de los hospitales hasta diferentes equipos domiciliarios. Así mismo, el acopio se realiza de forma comprimida con el fin de guardar la mayor cantidad de O2 posible.
Disponen de un caudalímetro que regula el flujo con el que sale el oxígeno de la fuente con el objeto de evitar dañar el aparato respiratorio.
Central de O2
Es el método de almacenamiento habitual de los hospitales, donde el gas se encuentra comprimido en un tanque o depósito central. Este último, se encuentra fuera de las dependencias hospitalarias y se comunican a través de tuberías externas.
Bombona de gas O2
Se tratan de cilindros de acero de uso habitual en Atención Primaria, en las zonas en las que no hubiese toma central o por si está o el concentrador fallaran. Contienen el gas comprimido en altas presiones. Resulta incómoda la necesidad frecuente de cambio de bombona cada 2-4 días, en función del flujo.
Existen bombonas de diferente calibre. Las mayores, son muy voluminosas y tienen un gran peso.
Concentradores de O2
Equipos eléctricos de escaso peso y volumen cuyo trabajo consiste en filtrar el aire ambiente a través de un tamiz molecular que retiene el nitrógeno y proporciona una concentración de oxígeno superior al 90%.
Entre sus ventajas aparecen la autonomía del paciente y que no precisa recambio, por lo que no existe un circuito de distribución de empresas proveedoras. Además destaca su menor coste económico. Es necesaria la bombona de gas en caso de que se produjese un corte de corriente.
En cuanto a los inconvenientes respecta, no se recomienda su utilización en dosificaciones mayores a 3 litros/min, debido a que la concentración de oxígeno desciende sensiblemente.
Se trata de equipos relativamente fijos por lo que no favorece el cumplimiento de actividades físicas, producen exceso de ruido y calor, y por último su consumo de electricidad (250-500 wl/h).
O2 líquido
En este tipo de almacenamiento, se procede al enfriamiento del gas de oxígeno por lo que se vuelve líquido ocupando un menor espacio. Tienen un coste económico más elevado.
Se instala en el domicilio, y al igual que las bombonas deben ser repuestas cada aproximadamente 10-15 días. El usuario tiene un tanque nodriza (40 kg de peso, y 20-40 L de oxígeno) en su domicilio y un dispositivo portátil (3.5 kg) que va recargando, que le proporciona mayor autonomía durante 7-8 horas a un flujo de 2 L/min.
Manómetro y manorreductor
A la diferentes formas de fuente de oxígeno se les acopla un dispositivo de manómetro y manorreductor. El primero, indica la presión a la que se encuentra el gas en su fuente de almacenamiento. Mientras que el segundo, se regula la presión con la que sale.
Flujometro
Mediante esta herramienta, que se acopla al manorreductor, se logra controlar el flujo (litro/min) de gas administrado. El indicador del flujo puede variar desde una aguja en una escala graduada, al sistema de “bola” que sube o baja en un cilindro también graduado.

Humidificador
El oxígeno es almacenado comprimido para lo que se procede a su enfriamiento y secado. Con el fin de no secar la vía aérea del paciente, es necesario su humidificación. Esto se consigue a través del paso del gas por el humidificador, que se trata de un recipiente plástico con agua destilada estéril, hasta aproximadamente 2/3 de su capacidad.
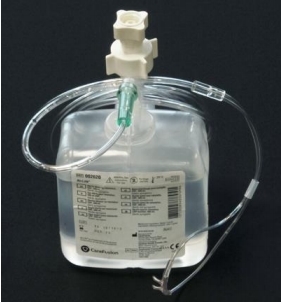
Pulsioximetría
La gasometría arterial se ha utilizado durante décadas para determinar el intercambio de oxígeno de un usuario y la capacidad de transporte del oxígeno. La tecnología de la pulsioximetría permite un control continuo o cuando resulta necesario, más rápido y barato, de la saturación del oxígeno arterial (SaO2).
Se basa en el principio de Beer Lambert, según el cual es posible determinar la concentración de un soluto que absorbe selectivamente luz (roja e infrarroja) de una determinada longitud de onda cuando esa luz atraviesa la sangre.
A través del diodo¹ se emite luz roja que es captada por la hemoglobina reducida y la infrarroja, a su vez, por la oxihemoglobina. Elabora los datos y ofrece una cifra de saturación funcional, resultado del cociente entre la oxihemoglobina y la suma con la hemoglobina reducida.
Además, muestran la frecuencia cardíaca y una onda de pulso. Las principales ventajas son:
- Más económico.
- Herramienta de evaluación no invasiva.
- Los cambios de la saturación pueden valorarse al minuto y realizarse una intervención a tiempo para cubrir las necesidades del paciente.
- La respuesta del usuario al tratamiento puede evaluarse inmediatamente y en el proceso.
- Los resultados pueden modificarse por un grosor de piel excesivo, ictericia, mala perfusión sanguínea cutánea, pinta uñas o concentraciones elevadas de carboxihemoglobina.
¹Dispositivo electrónico de dos electrodos por el que circula la corriente en un solo sentido.
Anexo
Definiciones de Oxigenoterapia
- Apnea: Interrupción de la respiración, generalmente temporal.
- Atelectasia: Colapso de los alvéolos pulmonares que puede provocar hipoxemia, aumento de PCO2 y neumonía.
- Auscultación: Proceso de escuchar los ruidos producidos por los órganos corporales.
- Bradicardia: Bajo ritmo cardíaco, por debajo de 60 pulsaciones/min.
- Cianosis: Decoloración azulada o grisácea de la piel debido a una reducción significativa de la saturación de oxígeno de la hemoglobina (<85%).
- Disnea: Sensación subjetiva de falta de aire.
- FiO2: Fracción Inspiratoria de Oxígeno.
- Flujo: Cantidad de oxígeno suministrado en litros por cada minuto de administración.
- Hiperventilación: Respiraciones profundas anómalas y con alteración en el ritmo (> 20 rpm, en adultos) que provocan una reducción de la PCO2.
- Hipoventilación: Alteración en el ritmo (<12 rpm, en adultos) y la profundidad de la respiración que provoca retención de CO2.
- Hipoxemia: Oxigenación insuficiente de la sangre.
- Hipoxia: Cantidad de oxígeno transportado a los tejidos insuficiente.
- Taquipnea: Aumento del ritmo respiratorio, por encima de 24 respiraciones/min.
- PaO2: Presión arterial de oxígeno.
- PaCO2: Presión arterial de dióxido de carbono.
- Volumen corriente o tidal: Volumen de aire aproximado que se moviliza en cada ciclo respiratorio. 500 m
-
Hipercapnia: Demasiado dióxido de carbono (CO2) en el torrente sanguíneo.
Información del Autor
- Guía rápida y poster de dispositivos de Oxigenoterapia. Nahia Arraiza Gulina. Director/a: Elena Irigaray Oses Asesora: Sandra Burguete Gallo. Universidad Pública de Navarra. Curso 2014-2015
- Lorena Plazas. Lic. en enfermeria. Trabajo propio.
- https://www.nursing.nl/magazine-artikelen/aandachtspunten-bij-zuurstoftoediening (Foto: Arno Massee)Imagen portada
- https://comofuncionaque.com
Última actualización: [22/06/2022]
Claritromicina – Cuidados de enfermería
Meropenem – Cuidados de enfermería

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica



Buen dia. Excelente material actualizado para orientar a Auxiliares de enfermeria
Muchas gracias Maria Neila !!!!