Contenido
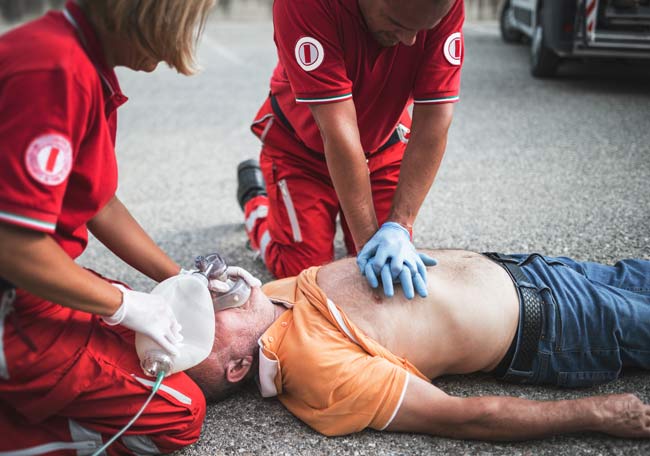
Paro cardíaco
El paro cardíaco es el evento final en cualquier enfermedad mortal. Puede ser repentino (definido dentro de las 24 hs de comenzados los síntomas en una persona previamente sana) y, como tal, ocurre fuera del hospital en cerca de 400.000 personas/año en los Estados Unidos, con una mortalidad del 90%.
El paro respiratorio y el paro cardiaco son dos entidades distintas, pero, sin tratamiento, una lleva a la otra en forma inevitable.
Etiología
Adultos
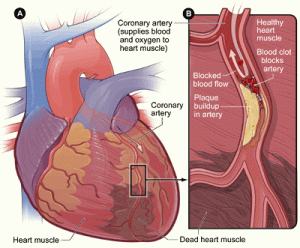
En adultos, el paro cardíaco súbito se debe principalmente a una enfermedad cardíaca (de cualquier tipo, pero en especial las coronariopatías).
En un porcentaje importante de pacientes, el paro cardíaco súbito es la primera manifestación de cardiopatía.
Otras causas incluyen el shock circulatorio debido a afecciones no cardíacas (en especial, embolia pulmonar, hemorragia digestiva o traumatismos), la insuficiencia ventilatoria y las alteraciones metabólicas (incluyendo sobredosis de drogas).
Niños
En niños, las causas cardíacas de paro cardíaco súbito son mucho menos comunes (< 15 a 20%).
Las predominantes incluyen traumatismos, intoxicaciones y diversos trastornos respiratorios (p. ej., obstrucción de las vías aéreas, inhalación de humo, ahogamiento, infecciones, síndrome de muerte súbita del lactante).
Fisiopatología
El paro cardíaco produce isquemia global con consecuencias a nivel celular que afectan la función de los órganos luego de la reanimación.
Las principales consecuencias son un daño celular directo y la formación de edema. Este último es peligroso en el encéfalo, donde el espacio para la expansión es mínimo, y con frecuencia produce un aumento de la presión intracraneana con reducción de la perfusión cerebral luego de la reanimación.
Un gran número de pacientes reanimados exitosamente sufren una disfunción cerebral a corto o largo plazo que se manifiesta con alteración de la conciencia (desde confusión leve a coma) o convulsiones.
La disminución de la producción de ATP produce pérdida de la integridad de la membrana con salida de K y entrada de Na y Ca.
El exceso de Na produce edema celular. El exceso de Ca daña las mitocondrias (lo que disminuye la producción de ATP), aumenta la producción de óxido nítrico (que lleva a la formación de radicales libres dañinos) y, en ciertas circunstancias, activa las proteasas, que producen más daño celular.
Un flujo anormal de iones produce también despolarización de las neuronas, con liberación de neurotransmisores, algunos de ellos dañinos (por ej, el glutamato activa un canal específico de Ca, lo que empeora la sobrecarga intracelular de Ca).
Se elaboran mediadores inflamatorios (ej., IL-1B, factor de necrosis tumoral-α); algunos de ellos pueden causar trombosis microvascular y pérdida de la integridad vascular con formación de edema. Algunos mediadores producen apoptosis que lleva a la muerte celular.
Signos y síntomas
En pacientes con enfermedad crítica o terminal, el paro cardíaco suele estar precedido por un período de deterioro clínico con respiración rápida y superficial, hipotensión arterial y disminución progresiva del estado de conciencia.
En otros casos de paro cardíaco, se produce un colapso sin síntomas previos, en ocasiones acompañado de una breve convulsión (< 5 seg).
Diagnóstico
- Evaluación clínica
- Monitorización cardíaca
- En algunos casos, búsqueda de la causa (ej. ecocardiograma, radiografía de tórax o ecografía de tórax)
El diagnóstico se basa en los signos clínicos de:
- Apnea
- Ausencia de detección del pulso
- Falta de conciencia
- Tensión arterial no puede medirse
- Pupilas están dilatadas y no reactivas a la luz luego de 1 a 2 min
Debe colocarse un monitor cardíaco; éste puede indicar fibrilación ventricular, taquicardia ventricular o asistolia.
En algunos casos, existe un ritmo de perfusión (ej., bradicardia extrema); este ritmo puede representar una actividad eléctrica verdadera sin pulso (disociación electromecánica) o una hipotensión extrema con falta de detección del pulso.
Se debe evaluar al paciente en busca de causas tratables, como hipoxia, pérdida masiva de volumen, taponamiento cardíaco, neumotórax a tensión o embolia pulmonar masiva.
Desafortunadamente, muchas causas no pueden identificarse durante la reanimación cardiopulmonar.
El examen clínico, la ecografía de tórax y la radiografía de tórax pueden detectar un neumotórax a tensión.
La ecografía cardíaca puede detectar las contracciones cardíacas y reconocer un taponamiento cardíaco, una hipovolemia extrema (corazón vacío), una sobrecarga ventricular derecha que sugiere una embolia pulmonar y anormalidades focales del movimiento de la pared que indican un infarto de miocardio.
Pronóstico
La supervivencia hasta el alta hospitalaria, en especial una con función neurológica intacta, es más importante que el simple retorno a la circulación espontánea.
Las tasas de supervivencia varían significativamente; los factores favorables incluyen:
- Ayuda inmediata en el momento del paro cardíaco
- Paciente internado (en particular, en unidad con monitorización)
- Reanimación cardiopulmonar temprana y efectiva. Ritmo inicial de la fibrilación ventricular o taquicardia ventricular
- Desfibrilación temprana (de taquicardia ventricular o fibrilación ventricular luego de una compresión torácica inicial)
- Hipotermia (ej., paciente sumergido en agua helada) antes del comienzo del paro cardíaco
- Cuando hay muchos factores favorables (ej., fibrilación ventricular presenciada y confirmada en una Unidad de Cuidados Intensivos o en una sala de urgencias), cerca del 20% de los pacientes sobreviven hasta el alta hospitalaria.
- Si los factores son uniformemente desfavorables (ej., paciente en asistolia luego de un paro cardíaco extrahospitalario no presenciado), la supervivencia es poco probable.
- La supervivencia informada luego de un paro cardíaco extrahospitalario varía entre un 1 y un 70%; este amplio rango refleja las diferencias sobre lo que se está informado y en los criterios de inclusión y también las diferencias en la eficacia de los sistemas.
Entre el 8 y el 30% de los sobrevivientes presentan disfunción neurológica, y un tercio retorna a su estado previo. La supervivencia de un paro cardíaco intrahospitalario es de un 26%.
Tratamiento
- Reanimación cardiorrespiratoria
- Si es posible, tratamiento de la causa primaria
- Tratamiento post reanimación
Es esencial una intervención rápida.
La reanimación cardiopulmonar (RCP) es una respuesta secuencial organizada frente a un paro cardíaco; la clave para el éxito es iniciar inmediatamente las compresiones torácicas y la desfibrilación temprana en pacientes con fibrilación ventricular o taquicardia ventricular (más común en adultos).
En los niños, en los que las causas más frecuentes son por asfixia, el ritmo inicial es de bradiarritmia seguido de asistolia.
Sin embargo, entre el 15 y el 20% de los niños (en particular si el paro cardíaco no es precedido por síntomas respiratorios) se presentan con taquicardia ventricular o fibrilación ventricular y requieren desfibrilación temprana.
La incidencia de fibrilación ventricular como ritmo inicial es mayor en niños > 12 años.
Deben tratarse inicialmente las causas primarias. Si no se detecta una afección tratable pero sí el movimiento cardíaco o el pulso mediante Doppler, se diagnostica un shock circulatorio grave y deben darse líquidos IV ( ej., 1 L de solución fisiológica al 0,9%, 5% de albúmina sérica, sangre completa o una combinación de estos en caso de pérdida sanguínea).
Si la respuesta a la administración de líquidos por vía intravenosa es inadecuada, la mayoría de los médicos administran 1 o más drogas vasopresoras (ej., noradrenalina, adrenalina, dopamina, vasopresina); sin embargo, no existen pruebas de que éstas mejoren la supervivencia.
Además del tratamiento de la causa, luego de la reanimación es preciso optimizar el transporte de O2, iniciar una terapia antiplaquetaria y producir una hipotermia terapéutica.
Paro cardíaco
Información del Autor
- Manual Merck
- https://www.intramed.net/contenidover.asp?contenidoID=92807, imagen
- https://www.webconsultas.com/infarto-de-miocardio/el-70-de-los-espanoles-no-sabria-como-actuar-ante-un-paro-cardiaco-3505, imagen
Claritromicina – Cuidados de enfermería
Meropenem – Cuidados de enfermería

10 Servicios de enfermería

Libros auxiliar de enfermeria

Trastorno de Oposición Desafiante en niños ¿Cómo identificarlo?

Diferencia entre Nutrición Comunitaria y Educación Alimentaria
Escala Canadiense: Utilidad, Interpretación y Aplicaciones Clínicas

Raciones para Dieta Hipocalórica

Que es la alimentación hedónica


4 comentarios en “Enfrentando el paro cardíaco: consejos y recomendaciones”