Medicina Preventiva y Predictiva: Cual es la diferencia
Medicina Preventiva y Predictiva
¿Sabías que prevenir es tan poderoso como curar?
En un mundo donde las enfermedades crónicas y los desafíos sanitarios aumentan día a día, la medicina preventiva y la medicina predictiva emergen como protagonistas en la lucha por una vida más larga y saludable.
Hoy no basta con curar: debemos anticiparnos, actuar y educar para evitar que la enfermedad aparezca. Pero ¿En qué consisten realmente estas ramas de la medicina? ¿Por qué son claves en la salud pública y la práctica clínica actual?.
En este artículo te explico, de manera clara y profunda, todo lo que necesitas saber para entender su impacto y cómo se integran en el cuidado de la salud.
¿Qué es la Medicina Preventiva?
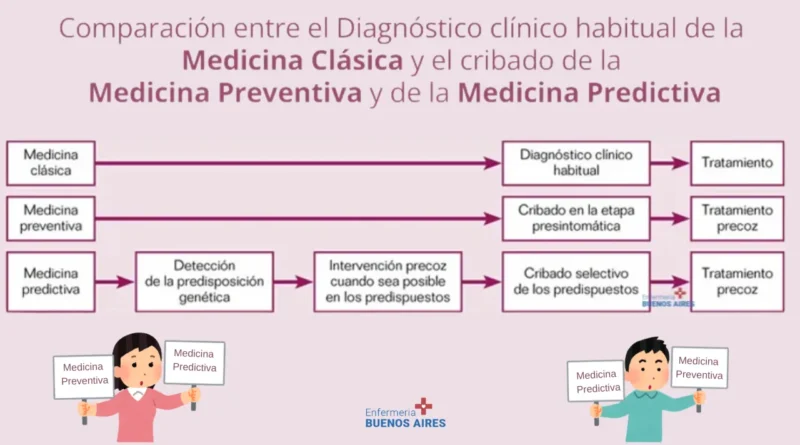
La medicina preventiva se define como el conjunto de acciones y consejos médicos dirigidos específicamente a evitar la aparición de enfermedades. Tradicionalmente, la medicina se ha entendido como el arte y la ciencia de curar y prevenir, siendo la preventiva una de sus dos grandes vertientes (Salleras, 1985).
Su campo de acción es más restringido que el de la salud pública, aunque comparte objetivos: proteger la salud y evitar la enfermedad.
Dos enfoques de la medicina preventiva
Existen dos grandes conceptos de medicina preventiva:
Concepto amplio: incluye todas las actividades preventivas de los servicios de salud pública, tanto individuales (vacunación, case finding, educación sanitaria personalizada) como colectivas (campañas masivas de vacunación, exámenes colectivos de salud, campañas educativas en medios masivos).
Concepto restringido: se limita a las acciones preventivas realizadas por el médico y su equipo en pacientes individuales dentro de los servicios clínicos asistenciales.
Desde los años 80, la medicina preventiva se integró en las actividades médicas diarias, convirtiéndose en una herramienta clínica esencial para mantener la salud y reducir riesgos de enfermedad y muerte (Stokes, 1982).
Medicina Predictiva: anticiparse al futuro de la salud
La medicina predictiva representa un paso adelante respecto a la medicina preventiva, centrándose en detectar la predisposición genética a las enfermedades antes de que se manifiesten.
En lugar de identificar enfermedades en fase presintomática, la medicina predictiva busca factores de riesgo genéticos, lo cual permite actuar sobre el entorno y evitar que la enfermedad se desarrolle.
Aplicaciones actuales de la medicina predictiva
Su uso está principalmente restringido al ámbito clínico, en grupos de alto riesgo, como en los cribados genéticos para cáncer de mama o cáncer de colon.
Sin embargo, no se aplica como programa de salud pública debido a sus implicaciones éticas y prácticas:
- Requiere consentimiento informado.
- Debe aplicarse sólo si la enfermedad tiene tratamiento efectivo.
- Solo es justificable si el diagnóstico precoz mejora el pronóstico frente al diagnóstico clínico habitual.
Importante: aún no existe evidencia ni consenso suficiente para implementarla de forma masiva en poblaciones generales.
Promoción de la salud vs. Prevención de la enfermedad: ¿Es lo mismo?
Aunque a menudo se utilizan como sinónimos, promoción de la salud y prevención de la enfermedad son conceptos distintos.
| Diferencias clave | Promoción de la salud | Prevención de la enfermedad |
|---|---|---|
| Enfoque | Visión positiva: aumentar bienestar | Visión negativa: evitar enfermedad |
| Acciones principales | Fomentar estilos de vida saludables | Reducir incidencia de enfermedades |
| Intervenciones | Educación sanitaria comunitaria e individual | Vacunación, quimioprofilaxis, cribados |
| Ámbitos de acción | Escuelas, medios de comunicación, atención primaria | Atención primaria, escuelas, fábricas |
La promoción de la salud busca potenciar las capacidades de las personas para vivir mejor y más plenamente, mientras que la prevención de la enfermedad se centra en evitar problemas de salud específicos mediante intervenciones médicas puntuales.
Un mismo acto puede cumplir ambas funciones: dejar de fumar no solo previene el cáncer de pulmón, sino que promueve una mejor función respiratoria.

¿Por qué es crucial integrar la medicina preventiva y predictiva?
En un contexto donde las personas viven más tiempo y con mayor carga de enfermedades crónicas a partir de los 60 años, la combinación de la medicina preventiva y predictiva permite retrasar o evitar la aparición de enfermedades, mejorando la calidad de vida y reduciendo costos sanitarios.
- La promoción de la salud ayuda a crear resiliencia frente a factores adversos.
- La prevención de la enfermedad reduce la incidencia de patologías prevenibles.
- La medicina predictiva identifica a tiempo a quienes necesitan vigilancia más estrecha o intervenciones tempranas.
Retos y oportunidades de estas estrategias en salud pública
Aunque sus beneficios son claros, la implementación efectiva de la medicina preventiva y predictiva enfrenta desafíos:
Éticos: ¿Cómo manejar la información genética? ¿Quién tiene acceso a estos datos?
Económicos: ¿Cómo costear las pruebas predictivas sin crear desigualdades?
Educativos: ¿Cómo formar a profesionales y a la población en el uso adecuado de estas herramientas?
La clave está en políticas públicas integradas, colaboración interdisciplinaria y en la educación sanitaria continua.
Reflexión final: ¿Estás listo para tomar las riendas de tu salud?
La medicina del siglo XXI ya no se limita a curar. Hoy tenemos herramientas para prevenir, anticipar y potenciar la salud antes de que aparezca la enfermedad.
La medicina preventiva y predictiva no son exclusivas del médico; implican un compromiso activo del individuo y la comunidad. Adoptar estilos de vida saludables, realizar chequeos periódicos y acceder a los programas de prevención disponibles es la mejor inversión para asegurar una vida larga, saludable y con calidad.

Preguntas frecuentes sobre medicina preventiva y predictiva
1.¿La medicina preventiva reemplaza al tratamiento?
No. Complementa el tratamiento, ayudando a evitar que la enfermedad aparezca o se complique.
2.¿Todos deben hacerse estudios predictivos?
Actualmente, solo están indicados para grupos de alto riesgo con antecedentes familiares o factores genéticos específicos.
3.¿La promoción de la salud solo depende del médico?
No. Requiere el compromiso de la comunidad, las instituciones educativas y las políticas públicas.
Información del autor
Fuentes consultadas
Última actualización: [ 01/05/2025 ]