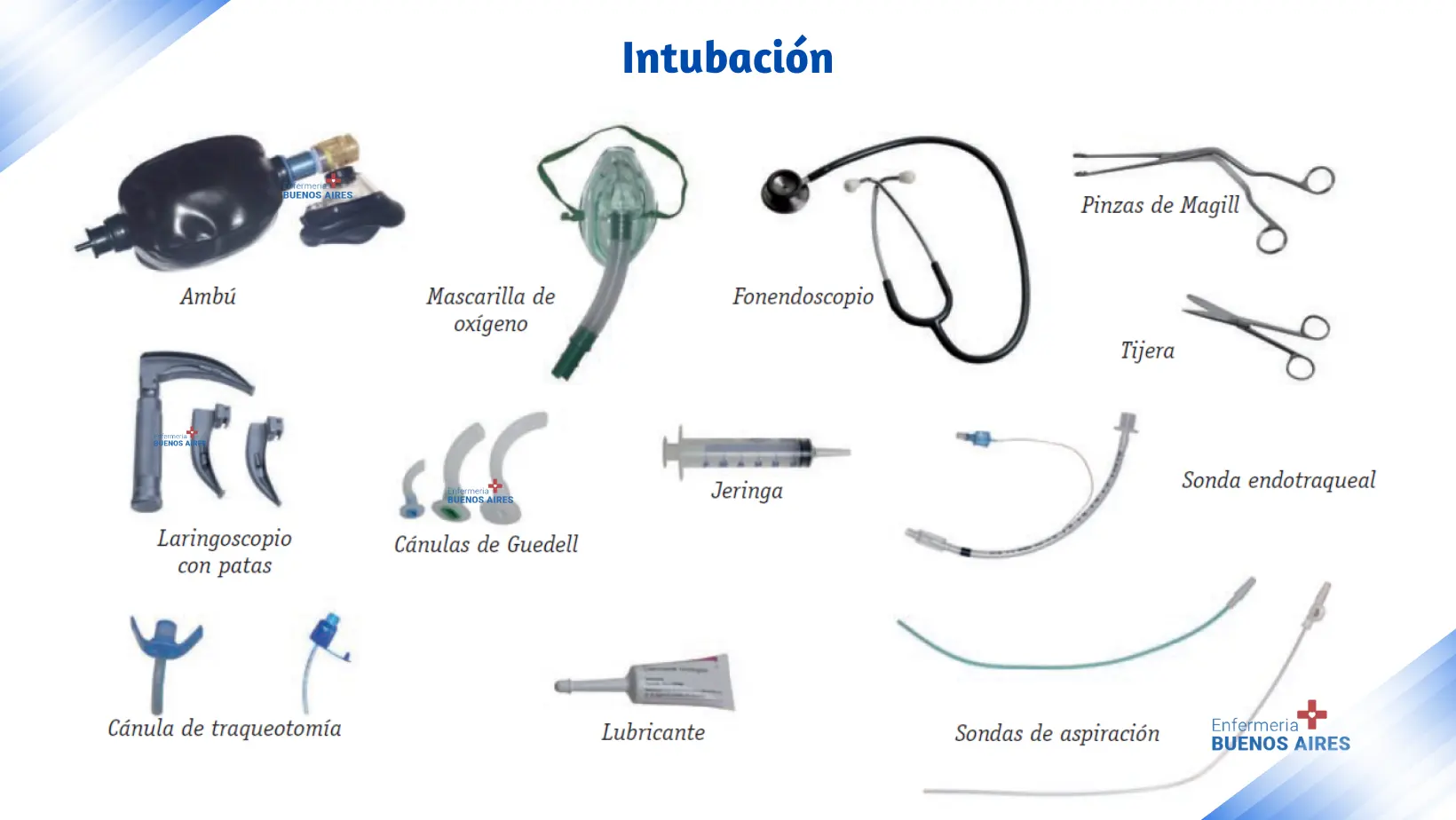
Intubación en secuencia rápida ¿Qué es RSI?
Intubación en secuencia rápida ¿Qué es RSI?
La intubación en secuencia rápida (RSI, por sus siglas en inglés), consiste en la administración casi simultánea de un agente de inducción y un bloqueador neuromuscular con la intención de producir una inconsciencia rápida y flácida para facilitar la intubación endotraqueal de emergencia.
Criterios de manejo de la vía aérea
En términos generales, existen tres criterios generales para decidir manejar la vía aérea de emergencia:
- Fallo en mantener o proteger la vía aérea.
- Fallo en la respiración y oxigenación.
- Futuro clínico anticipado.
Presión positiva
El aire se mueve dentro y fuera del cuerpo realmente por motivos muy simples. El diafragma desciende, y los músculos intercostales elevan las costillas, creando una presión negativa dentro del tórax.
El vacío que se crea atrae aire tan pronto la glotis se abre. Entonces el diafragma se relaja y sube, e igual manera se relajan los músculos intercostales, provocando presión positiva dentro del tórax que expulsa el aire dentro de los pulmones hacia afuera.
El movimiento de aire dentro y fuera de los pulmones ocurre por principios básicos de física. El aire se mueve de donde hay alta presión a baja presión. El aire entra a los pulmones por presión negativa.
La presión negativa ocurre principalmente dentro del pulmón por lo que el aire no tiene que irse rutinariamente hacia el estómago.
Sin embargo, cuando se ventila al paciente con un dispositivo bolsa-mascarilla, se hace con presión positiva. Ese aire a presión buscará irse por todas las opciones posibles: tráquea y esófago.
El aire que se va a esófago provoca distensión gástrica. La distensión gástrica provoca que el paciente vomite, lo que aumenta las posibilidades de que el paciente broncoaspire.
Es irrelevante el contenido gástrico si el paciente no ha comido nada (NPO) por las últimas 6 horas. Este es el caso de una intubación que se realiza en el quirófano con el objetivo de poder hacer un procedimiento quirúrgico.
Sin embargo, la razón invariable por la cual se intuba a alguien fuera del quirófano es porque el paciente no puede respirar, y esto significa que el paciente podría tener un estómago lleno.
Por lo tanto, es sumamente importante ventilar con un volumen y una frecuencia adecuada para evitar la distensión gástrica cuando el aire se irá tanto por la tráquea como por el esófago.
El principio de la intubación en secuencia rápida es NO tener que realizar ventilación con presión positiva luego de que el paciente quede inconsciente por el agente de inducción. Si se evita tener que realizar ventilación con presión positiva, disminuye el riesgo de aspiración.
Para poder dormir al paciente y realizar la intubación sin necesidad de ventilar al paciente entre medio es necesario crear unas reservas de oxígeno mediante la preoxigenación.

La preoxigenación es necesaria
El cuerpo humano está diseñado para respirar oxígeno al 21% y nitrógeno en un 79% (y cierta fracción de otros gases inertes).
Pero cuando se comienza a respirar concentraciones de oxígeno por encima del 21%, el cuerpo empieza a saturar los tejidos del cuerpo con ese oxígeno. Esto provoca una reserva que será poco a poco liberada cuando el paciente deje de respirar.

Esto quiere decir que aún cuando el paciente no esté respirando, los tejidos del cuerpo irán liberando poco a poco esas reservas de oxígeno.
La saturación periférica de oxígeno (SpO2) se mantendrá lo suficientemente alta (por encima de un 90%) en la mayoría de los pacientes por un tiempo significativamente prolongado si el paciente ha recibido al menos 2-5 minutos mínimos de pre-oxigenación.
Esto es una pieza clave en el proceso de inducción e intubación ya que reduce la ansiedad de tener que colocar el tubo rápido. En realidad la preoxigenación compra tiempo que puede ser medido inclusive en minutos.
La preoxigenación disminuye el riesgo de aspiración ya que permite poder dormir al paciente y posicionar el tubo sin necesidad de tener que ventilarlo con presión positiva entre medio teóricamente.
La preoxigenación funciona en la mayoría de los pacientes. Sin embargo hay circunstancias donde el uso de una mascarilla simple no es suficiente.
Algunas técnicas recientes contemplan el uso de CPAP para optimizar la capacidad de oxigenación en pacientes que tienen un fallo respiratorio marcado.
En este caso el uso del CPAP está diseñado para mejorar la habilidad de llegar hasta el alveolo para poder oxigenar adecuadamente la sangre.
Esto requiere que haya un flujo sanguíneo adecuado. La preoxigenación no va a funcionar si no hay un flujo adecuado.
Si hay un desvío de la sangre, o una obstrucción en la perfusión hacia el pulmón, entonces la preoxigenación no va a ser efectiva. Igualmente, tiene que haber una capacidad adecuada de transporte de oxígeno en la hemoglobina.
Es entendible que muchos de los pacientes que necesitan ser intubados de emergencia no tienen una fisiología normal. Es por esto que la intubación nunca es la primera alternativa.
Es necesario optimizar primero la perfusión del paciente y la capacidad de respirar lo más que se pueda antes de optar por realizar una intubación.

Adaptación mutua
La intubación endotraqueal no es un proceso benigno y sin complicaciones. Si el paciente está hipóxico, el realizar la intubación endotraqueal puede retrasar el momento en que comienza a ser ventilado y a recibir el oxígeno que necesita.
Simultáneamente, otras complicaciones comienzan a ocurrir tales como desaturación, bradicardia y paro cardiorespiratorio.
Para evitar esto hay que llegar al punto medio ideal en donde se encuentra el resultado del esfuerzo por optimizar la respiración del paciente y donde se encuentra el esfuerzo por mitigar los efectos adversos de la intubación.
Nadie fallece porque no lo intuban. Fallece porque no lo ventilan.
Por ende, es importante que se comience con optimizar la respiración del paciente según mencionado anteriormente. Si la perfusión y la preoxigenación están bien, el paciente podría soportar mejor el procedimiento.
Si hipotéticamente hablando el dedo gordo del pie es el lugar más remoto y difícil de perfundir, un dedo gordo del pie que se encuentre rosadito y calentito sugiere un mejor estado hemodinámico que un paciente frío y cianótico.
Hay que optimizar la hemodinámica del paciente lo más que sea posible antes de intentar someter al paciente a la estimulación vasovagal de la laringoscopia y la falta de ventilación por un determinado tiempo.
Por otro lado, el paciente tendrá alguna situación particular dentro de su condición que podría hacer la intubación más compleja.
Los pacientes con aumento en la presión intracraneal no deberían tener aumentos súbitos en dicha presión durante la laringoscopia.
Similarmente, los pacientes hipovolémicos no deben recibir medicamentos que puedan disminuir aún más su presión.
Ventajas de la Inducción Rápida
El RSI permite un control rápido de la vía aérea. La administración virtualmente simultánea de los medicamentos de inducción tienen como propósito reducir lo más posible el tiempo que el paciente permanece en apnea antes de poder ser ventilado mediante el tubo endotraqueal.
El RSI minimiza el riesgo de aspiración.

Intubación en secuencia rápida ¿Qué es RSI?
Información del autor
- Emergency & Critical Care Podcast. https://emcrit.org/
- https://pxhere.com
Última actualización: [04/01/2025]