Vacunas en Argentina 1: BCG
Vacunas en Argentina 1: BCG
Hepatitis B
Agente inmunizante: Es una vacuna que contiene el antígeno de superficie (HBsAg) de la Hepatitis B (HBV), obtenida por técnicas de recombinación genética.
La vacuna HepB protege contra la hepatitis B. La enfermedad se propaga por contacto con sangre o líquidos corporales. Los síntomas de la enfermedad son: puede no causar síntomas o causar fiebre, dolor de cabeza, debilidad, vómitos, ictericia (coloración amarilla de la piel y los ojos), dolor en las articulaciones.
Las complicaciones de la enfermedad son: infección crónica del hígado, insuficiencia hepática, cáncer de hígado, muerte.
Presentación:
- Monovalente: cada dosis es una suspensión que contiene 5, 10 ó 20 ug, según sea la presentación pediátrica o de adultos y de 40 ug para inmunocomprometidos.
- La dosis pediátrica es de 0,5 ml y la de adultos 1 ml.
- La presentación habitual se adsorbe sobre una solución de hidróxido de aluminio, que actúa como adyuvante.
- Combinadas: Quíntuple/HB (Pentavalente): DPT + Hib + Hepatitis B.
- Séxtuple: DTPa + Hib + Salk + Hepatitis B.
- Hepatitis A + Hepatitis B: pediátrica y adultos.
Indicaciones:
- Dosis neonatal antes de las 12 horas de vida, con el objetivo de prevenir la transmisión vertical del VHB.
- Es obligatoria para los trabajadores de la salud por la Ley Nacional Nº 24.151, que rige desde 1992.
- A partir del año 2012, se incorpora la vacunación universal, con el objeto de aumentar las coberturas de vacunación y avanzar en el proceso de control y eliminación de esta enfermedad.
- Se propone la vacunación universal de toda la población, con especial acento en los menores de 40 años, y en los grupos que tienen un mayor riesgo de infección como:
- Trabajadores de la salud.
- Homosexuales o heterosexuales con más de una pareja.
- Adictos a drogas endovenosas.
- Convivientes y contactos sexuales con portadores del virus de Hepatitis B o personas con infección aguda.
- Hemodializados y pacientes con insuficiencia renal crónica antes del inicio de la diálisis.
- Personal y pacientes de instituciones para discapacitados mentales.
- Menores y drogadictos.
- Pacientes que deben recibir transfusiones frecuentes.
- VIH.
- Hepatopatías crónicas de otra etiología diferente de Hepatitis B.
- Lista para trasplante de órganos.
- Prisioneros o personal de cárceles.
- Pacientes que reciben factores de coagulación en forma periódica.
- Viajeros a países de alta endemicidad.
Esquema:
- Dosis neonatal: Hepatitis B monovalente, dentro de las 12 horas de vida.
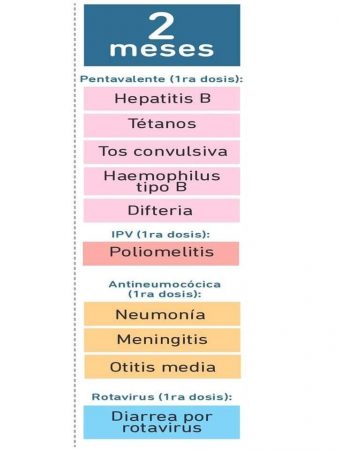
- En el primer año se utiliza la vacuna Quíntuple/HB (Pentavalente) con un esquema de tres dosis a los 2, 4 y 6 meses.
- Recién nacido con menos de 1.500 gr. o con una situación clínica no estable, si es posible, se debe estudiar a la madre con AgHBs en las 1° 12 hs. (si no hubiera sido estudiada en el embarazo).
- Si el resultado es negativo, el recién nacido se vacuna a los 2, 4 y 6 meses con Quíntuple/HB.
- Si es positivo aplicar la dosis de HB dentro de las primeras 12 horas y la gammaglobulina específica (Ig HB) dentro de los 7 días posparto en dosis de 0,5 ml.
- Luego continuar con el esquema habitual a los 2, 4 y 6 meses.
- Si no se puede estudiar a la madre, aplicar la vacuna monovalente dentro de las 12 hs. de vida.
- Esquema con vacuna monovalente: a partir de los 5 años: 1° dosis, 2° dosis al mes de la primera y 3° a los 6 meses de la primera (0, 1, 6 meses).
- Esquema rápido: 1° dosis, 2° dosis al mes de la primera, 3° dosis al mes de la segunda y 4° dosis al año de la primera.
Dosis y Vía de Administración:
- Dosis niños hasta 19 años: 0.5 ml.
- Mayores de 19 años y adultos: 1 ml vía IM.
- El frasco debe ser agitado siempre antes de su aplicación.
- Vía: Intramuscular
Re vacunación: Con los datos disponibles actualmente, aquel niño que ha cumplido un esquema de vacunación completo no debe ser re vacunado.
Conservación:
- 2 y 8 ºC, en la parte central de la heladera.
- No debe congelarse.
- El frasco multidosis, una vez abierto y conservado entre 2º y 8 ºC, se podrá utilizar dentro de las 4 semanas.
Efectos adversos:
- Locales: dolor, eritema e induración. Generales: cefalea, fatiga e irritabilidad, fiebre, shock anafiláctico (más común en adultos).
Contraindicaciones:
- Reacción alérgica severa posterior a una dosis previa o a componentes de la vacuna (ej. el timerosal en las presentaciones que lo contengan).
Precauciones:
Enfermedad aguda moderada o severa con o sin fiebre.
Uso simultáneo con otras vacunas:
- Se puede administrar en forma simultánea con las vacunas del Calendario.
- Deben ser aplicadas en sitios diferentes.
- Si se aplica en el mismo brazo en niños, adolescentes y adultos debe respetarse una distancia mínima de 3 cm entre un sitio de inyección y el otro.
- Actualmente existen vacunas combinadas que incluyen Hepatitis B:
1) Hepatitis A + Hepatitis B (pediátrica y adultos).
2) Pentavalente (DPT + Hib + Hepatitis B).
3) Séxtuple (DTPa + Hib + Salk + Hepatitis B).
Inmunocomprometidos:
Pueden recibir la vacuna.
Inmunoprofilaxis: La administración reciente de gammaglobulinas estándar o específicas (por ej. Ig. antitetánica) no interfiere la respuesta inmunitaria.
BCG
La vacuna BCG previene las formas diseminadas como la tuberculosis miliar y meningitis tuberculosa.
Agente inmunizante: La vacuna BCG es una preparación liofilizada constituida por bacterias vivas, obtenidas de un cultivo de bacilos bovinos atenuados: Bacilo de Calmette y Guerin (BCG).
Presentaciones: Se presenta en ampollas de 10, 20, 30 y 50 dosis, que se reconstituye con solución salina normal al 0,9%, o agua destilada.
Indicaciones:
- Debe aplicarse una única dosis de BCG en todos los recién nacidos de término y en los prematuros que pesen más de 2000 g antes del egreso de la maternidad (Resolución Ministerial Nº 1660/GCABA/MSGC/08).
- Niños que no la hayan recibido al nacimiento (esquemas atrasados): se recomienda su aplicación hasta los 6 años.
- No se requieren dosis de BCG luego de los 6 años de edad, aún en el caso que la persona no hubiere recibido ninguna dosis previa de esta vacuna.
- Si el niño recibió la BCG y está documentada, pero no tiene cicatriz, NO está indicada la revacunación.
- Si el niño tiene cicatriz y no tiene documentación, NO está indicada la vacunación.
- Si el niño no tiene cicatriz ni documentación, se recomienda la vacunación.
Esquema:
Única dosis al nacimiento.
Dosis y Vía de Administración:
- Dosis: 0,1 ml.
- Vía: Intradérmica estricta.
- Lugar de aplicación: en la inserción inferior del músculo deltoides del brazo derecho (3 dedos sobre la V deltoidea o 3 dedos por debajo del hombro).
- Evolución de la lesión vaccinal: pápula o habón, la inyección intradérmica produce una elevación de la piel que desaparece en media hora.
- Puede observarse también un nódulo plano eritematoso de 3 mm en las 24-48 horas.
- 1a semana enrojecimiento / 2a semana: nódulo/ 3a semana: costra y úlcera / 6a semana: regresión / 7 a 12 semanas: cicatriz.
- El proceso generalmente evoluciona en el lapso de 4 a 8 semanas, es indoloro y no requiere tratamiento alguno.
Conservación:
- La vacuna liofilizada debe conservarse entre +2 ºC a +8 ºC.
- Debe protegerse de la luz solar (antes y después de reconstituida).
- Para reconstituir la vacuna, inyectar en el frasco o ampolla el diluyente en forma suave por la pared y girar lentamente el frasco varias veces, a fin de lograr una mezcla uniforme.
- Antes de cargar cada dosis, volver a girar nuevamente el frasco o ampolla para homogeneizar el contenido.
- El frasco multidosis, una vez abierto, debe utilizarse (conservado a la temperatura mencionada) dentro de las 6 horas de la jornada de labor. Una vez transcurridas, desechar el resto.
Efectos adversos:
- Reacciones locales: abscesos subcutáneos, adenopatías locales de gran tamaño o supuradas, con o sin fistulización, generalmente de localización axilar.
- Osteítis u osteomielitis en el 0,01/1.000.000 de los vacunados.
- Becegeitis diseminada relacionada con huéspedes inmunocomprometidos.
- Becegeitis fatal en el 0,06/1.000.000 dosis dadas relacionada con huéspedes inmunocomprometidos
Contraindicaciones:
- Enfermedades con grave compromiso del estado general.
- Estado febril.
- Afecciones generalizadas de la piel.
- Enfermedades infecciosas (especialmente sarampión y varicela), debiendo esperar 1 mes de transcurridas estas infecciones.
- Inmunodepresión congénita o adquirida.
- Tratamiento prolongado con esteroides o drogas inmunodepresoras (cuando se administren por 15 días o más, debe ser consultado con el especialista).
- Recién nacidos prematuros con un peso inferior a 2000 g (se debe aplazar la vacunación hasta que alcance los 2000 g).
Precauciones:
- Recién nacidos prematuros con un peso inferior a 2000 g (se debe aplazar la vacunación hasta que alcance los 2000 g).
- La técnica intradérmica puede ser dificultosa por las características de la piel de éstos niños.
Uso simultáneo con otras vacunas: se puede administrar simultáneamente con cualquier vacuna actualmente en uso, aplicada en otra zona corporal.
Inmunocomprometidos:
- Los niños hijos de madre HIV (+) pueden recibir la vacuna BCG al nacer, ya que con las terapias retrovirales durante el embarazo, el riesgo de transmisión vertical disminuyó al 3-6%.
- Los niños hijos de madre HIV (+) de 1 mes de vida o mayores, que no hubieran sido vacunados con BCG al nacimiento, se vacunarán una vez descartada tuberculosis, de acuerdo a las siguientes condiciones: todos los niños HIV (-), los niños HIV (+) asintomáticos y sin alteraciones inmunológicas. Los HIV (+) sintomáticos no deben vacunarse.
Inmunoprofilaxis: La administración reciente de gammaglobulinas estándar o específicas (por ej. Ig. antitetánica) no interfiere la respuesta inmunitaria.
Polio/Antipoliomielítica oral trivalente (Sabin-OPV)
Agente inmunizante: es una suspensión acuosa de cepas de virus Sabin vivo y atenuado de los tipos I, II y III.
Indicaciones:
- Programa regular: todos los niños se vacunarán a partir de los 2 meses de vida.
- No hay un límite máximo de edad para su aplicación, pero de acuerdo a la situación epidemiológica que existe actualmente en el país, se fija como límite los 18 años de edad.
- En caso de ser necesaria en mayores de 18 años, se recomienda de ser posible, utilizar vacuna Salk.
- Programa de erradicación: acciones de bloqueo: ante la existencia de un caso de parálisis aguda fláccida. (probable poliomielitis hasta que se demuestre lo contrario) se recomienda iniciar, dentro de las 48 hs., en el área de ocurrencia, el control de la vacunación de todos los menores de 18 años con el fin de completar esquemas.
Esquema de vacunación:
- 1era dosis: 2 meses de vida con IPV o Salk
- 2da dosis: 4 meses de vida con IPV o Salk
- 3era dosis: 6 meses de vida con IPV o Salk
- Refuerzo: a los 5-6 años (edad de ingreso a la escuela primaria) con IPV o Salk
A partir del 01/06/20, el esquema de vacunación se compone por 3 dosis de vacuna IPV o Salk: a los 2, 4 y 6 meses de edad y un único refuerzo al ingreso escolar con vacuna IPV o Salk.
Cuando se interrumpe el esquema de vacunación debe completarse con las dosis faltantes, con los intervalos recomendados mínimos posibles, sin interesar el tiempo transcurrido desde la última dosis.
- Niños de entre 1 a 6 años que no han recibido dosis anteriores de OPV: debe administrarse 3 dosis de OPV con un intervalo de 1 mes.
- Si la 3a dosis se administró entre los 4 y 6 años, no debe aplicarse la dosis del ingreso escolar.
- Si el niño vomita o regurgita durante los 5 a 10 minutos siguientes a la vacunación, repetir la dosis (esta dosis no se vuelve a registrar).
Dosis y Vía de Administración:
- Dosis: 2 gotas.
- Vía: Oral.
Conservación:
- Mantener entre los +2 a +8 ºC.
- El frasco multidosis, una vez iniciado su uso, se podrá utilizar por el término de 4 semanas, refrigerado entre 2° C y 8° C en la parte central de la heladera.
- Si es mantenido en conservadora en trabajo de terreno, deberá desecharse después de una jornada de labor.
Efectos adversos:
- Fiebre.
- Diarrea.
- Cefalea.
- Mialgias.
- Parálisis asociada a vacuna (PAV) en vacunados y en personas que han estado en contacto con ellos, especialmente en contactos adultos susceptibles e inmunodeprimidos.
Contraindicaciones:
- Vómitos.
- Diarrea moderada a severa.
- Inmunocomprometidos: por deficiencia primaria o secundaria (inmunodeficiencia, hipogammaglobulinemias, agammaglobulinemias), terapia con corticoides u otros inmunosupresores y/o radioterapia.
- Afecciones proliferativas del tejido linforreticular.
- Trasplantados.
- Enfermedades febriles con compromiso del estado general.
- Convalecencia inmediata de intervenciones quirúrgicas (orofaríngeas y digestivas).
- Reacción anafiláctica a algunos de los componentes de la vacuna (neomicina, polimixina B y estreptomicina).
- Embarazo.
- Pacientes internados.
Uso simultáneo con otras vacunas:
- La OPV puede administrarse simultáneamente o con cualquier intervalo, antes o después de las vacunas vivas parenterales.
- La OPV puede aplicarse simultáneamente con la vacuna de rotavirus.
Inmunocomprometidos:
- Se recomienda no administrar OPV a niños con sida sintomáticos ni a los convivientes de estos pacientes, en estos casos la indicación precisa es la Salk.
- Si en familiares de personas con inmunodeficiencia ha sido usada la OPV, se debe evitar el contacto entre el vacunado y los sujetos inmunodeficientes por lo menos durante 4 a 6 semanas, que es el período de máxima excreción viral en materia fecal.
Inmunoprofilaxis:
La administración reciente (menor de 3 meses) de inmunoglobulina estándar o específica (por ej. Ig. antitetánica) no interfiere la respuesta inmunitaria de aquellas personas que reciben vacuna OPV.
Poliomielítica inactivada IPV- Salk
Agente inmunizante: la vacuna antipoliomielítica inactivada (IPV) es una suspensión acuosa de cepas (Salk o Lepine) de virus poliomielíticos tipo I, II y III obtenidas en cultivos de células de riñón de mono y luego inactivados con formaldehído.
- La vacuna IPV protege contra la poliomielitis.
- La enfermedad es propagada por: aire, contacto directo, por la boca.
- Síntomas de la enfermedad: puede no causar síntomas o causar dolor de garganta, fiebre, náuseas, dolor de cabeza.
- Complicaciones de la enfermedad: parálisis, muerte.
Indicaciones:
- Pacientes con inmunodeficiencia primaria o secundaria y sus contactos familiares cercanos.
- Personas mayores de 18 años que requieren completar esquemas o reforzar el mismo ante situaciones de riesgo (viajeros, epidemias).
- Cuando razones de orden epidemiológico lo consideren aconsejable y no en forma rutinaria.
- Mujer embarazada que no haya sido vacunada antes.
- La vacunación anterior con vacuna oral no es contraindicación, puede utilizarse un esquema secuencial (IPV, OPV).
- No está indicado el uso de esta vacuna para las “acciones de bloqueo” del Programa de Erradicación de la Poliomielitis, ya que no induce respuesta local intestinal y por lo tanto no impide la colonización de cepas salvajes.
Esquema de vacunación:
- 1era dosis: 2 meses de vida con IPV o Salk
- 2da dosis: 4 meses de vida con IPV o Salk
- 3era dosis: 6 meses de vida con IPV o Salk
- Refuerzo: a los 5-6 años (edad de ingreso a la escuela primaria) con IPV o Salk
Cuando se interrumpe el esquema de vacunación debe completarse con las dosis faltantes, con los intervalos recomendados mínimos posibles, sin interesar el tiempo transcurrido desde la última dosis.
- Se recomienda la conveniencia de no demorar su cumplimiento.
- En niños de 1 a 6 años que no han recibido dosis anteriores de IPV, deben administrarse 4 dosis de IPV con un intervalo de 4 semanas entre las tres primeras y un intervalo mínimo de 6 meses entre la 3a y la 4a.
- Si la 4a. dosis se administró entre los 4 y 6 años, no debe aplicarse la dosis del ingreso escolar.
Dosis y Vía de Administración:
- Dosis: 0,5 ml.
- Vía: Intramuscular.
Presentación: Envase conteniendo 1 jeringa prellenada con 1 dosis de 0.5 ml.
Re vacunación: de acuerdo con la situación epidemiológica actual de nuestro país no es necesario re vacunar una vez completado el esquema de cinco dosis.
Conservación: la vacuna conservada entre 2° C y 8° C permanece viable durante 2 años desde la fecha de expedición del laboratorio productor. No debe ser congelada.
Efectos adversos:
dolor en el sitio de la inoculación.
Contraindicaciones: reacción alérgica severa posterior a una dosis previa o a componente de la vacuna (ej. estreptomicina, neomicina).
Precauciones:
- Embarazo (primer trimestre).
- Enfermedad aguda moderada o severa con o sin fiebre.
- Cuando se la utiliza combinada con la DPT (Triple bacteriana), DPTHib, DPTHibHB, las contraindicaciones son las que presentan los otros componentes.
Uso simultáneo con otras vacunas:
- Se puede administrar simultáneamente con otras vacunas.
- Deben ser aplicadas en sitios diferentes.
- No mezclar en una misma jeringa vacunas de diferentes productores.
- Seguir las instrucciones del laboratorio productor.
Se presenta sola o combinada:
- DTPa + Hib + IPV (vacuna Quíntuple).
- DTPa + Hib + Hepatitis B + IPV (vacuna Séxtuple).
- DTPa + IPV (Tetravalente acelular con Salk ).
Inmunocomprometidos:
- El niño infectado HIV, asintomático y sintomático, debe cumplir el esquema de vacunación antipoliomielítica inactivada (IPV).
- En aquellos pacientes que han recibido tratamiento inmunosupresor se deberá considerar un tiempo prudencial entre la finalización del mismo y la aplicación de la vacuna, a fin de asegurar una respuesta adecuada.
Para ello se sugiere un intervalo aproximado de:
- 6-12 meses en trasplantados.
- 3 meses post quimioterapia.
- 1 mes post corticoterapia.
- 1 mes post radioterapia total.
Inmunoprofilaxis: la administración reciente de gammaglobulinas estándar o específicas (por ej. Ig. antitetánica) no interfiere la respuesta inmunitaria.
Quíntuple/HB-Pentavalente (DPT + Hib + HB)
Agente inmunizante: Vacuna combinada contra la difteria, tos ferina o coqueluche, tétanos, Hepatitis B y Haemophilus influenzae tipo b (Hib).
Presentación:
- Quíntuple/HB- Pentavalente: presentación con un solo vial que contiene los 5 componentes (Heberpenta-L®). Disponible para calendario.
- Quíntuple/IPV acelular: DTPa-Hib-IPV Es una vacuna diferente: el componente pertussis es acelular, no incluye la hepatitis B sino la Salk.
Indicaciones:
Está indicada a partir de los 2 meses de edad.
Esquema:
- El esquema primario consta de 3 dosis a los 2, 4 y 6 meses, con un intervalo de 8 semanas.
- El esquema se completará a los 18 meses con una dosis de refuerzo de la vacuna Cuádruple/Hib bacteriana (DPT-Hib). De no disponer de la misma se podrá utilizar la Quíntuple/HB Pentavalente.
- Es importante recordar que se continuará aplicando la primera dosis de la vacuna monovalente contra la Hepatitis B dentro de las 12 horas de vida, como lo establece el Calendario Nacional de Vacunación
Dosis y Vía de Administración:
- Dosis: 0,5 ml.
- Vía: Intramuscular
Conservación:
- 2 ºC y 8 ºC
- Agitarla antes de la aplicación, luego de lo cual el aspecto debe ser una suspensión blanquecina, turbia y homogénea.
Efectos adversos:
- Locales: tumefacción y dolor, raramente abscesos estériles o quistes.
- Generales: fiebre, entre 38 ºC y 40 ºC, malestar, anorexia, llanto persistente, vómitos.
- Ocurren habitualmente dentro de las 48 horas de aplicada la vacuna y no requieren tratamiento, salvo analgésicos o antitérmicos.
- Estos efectos postvacunales no contraindican nuevas dosis.
Contraindicaciones:
- Reacción anafiláctica severa posterior a una dosis previa o a componentes de la vacuna.
- Encefalopatía no atribuible a otra causa dentro de los 7 días de la vacunación.
- Enfermedad neurológica progresiva.
- Las vacunas con componente pertussis acelular tienen las mismas contraindicaciones que las celulares.
- No pueden recibir nuevas dosis de vacuna con componente pertussis, celular o acelular.
- No debe utilizarse a partir de los 7 años por las reacciones adversas al componente pertussis.
Uso simultáneo con otras vacunas:
- Se puede administrar simultáneamente con otras vacunas actualmente en uso.
- Deben ser aplicadas en sitios diferentes.
Inmunocomprometidos: los pacientes inmunocomprometidos deben cumplir con el esquema regular de Pentavalente.
Inmunoprofilaxis: la administración reciente de gammaglobulinas estándar o específicas (por ej. Ig. antitetánica) no interfiere la respuesta inmunitaria.
Seguir lectura: Vacunas en Argentina 2
Recomiendo el siguiente artículo: Diferencias de vacunas entre Argentina – España – Estados Unidos
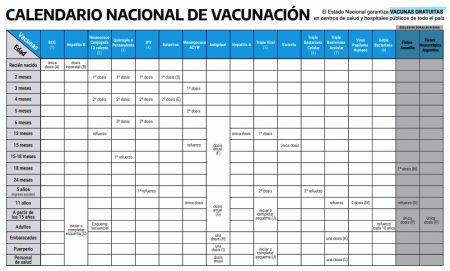
Calendario Nacional de Vacunación
Link de interés:
Para consultar esquemas de vacunación de otros países:
www.who.int/vaccines/globalsummary/immunization/ScheduleSelect.cfm
Para consultas de vacunas en general:
www.salud.buenosaires.gob.ar (Ministerio de Salud de la Ciudad de Buenos Aires)
www.msal.gov.ar (Ministerio de Salud de la Nación)
Para consultas de Medicina del Viajero:
Hospital Muñiz. Uspallata 2272, Sala 9, Pabellón 30, 4304-2180/0335, int. 231
www.cdc.gov/travel
www.who.int/ith/
Para aplicación de vacuna contra la fiebre amarilla:
Dirección de Sanidad de Fronteras, Av. Ingeniero Huergo 690, 4343-1190
Información del autor
- Vademecum del Hospital Pedro de Elizalde. Autores: Dr. Alderete Dario; Dra. Bartoletti Silvia; Dra. Bengoa Susana.
- https://www.buenosaires.gob.ar
- https://www.argentina.gob.ar/salud/vacunas
- Lorena Plazas. Lic. en enfermeria. Trabajo propio.
- https://web.archive.org 78.html. Imagen portada
- https://www.elonce.com/secciones/parana/448457-gran-demanda-en-el-primer-dna-de-vacunacinn-del-hospital-de-la-baxada.htm. Imagen
Última actualización: [16/08/2024]