Haemaccel
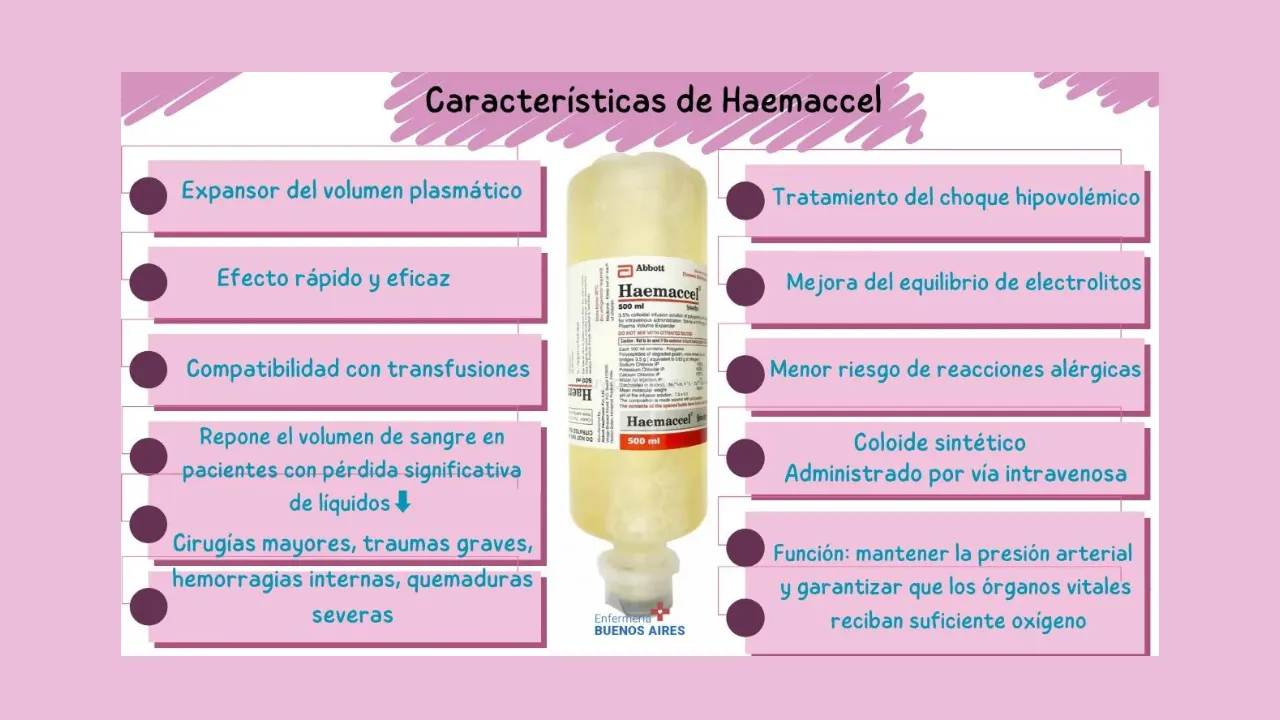
Haemaccel es un medicamento conocido por ser un expansor del volumen plasmático, utilizado principalmente en situaciones de emergencia médica, como el tratamiento del choque hipovolémico. Su función principal es reponer el volumen de sangre en pacientes que han sufrido una pérdida significativa de líquidos, ya sea por hemorragias, cirugías o traumatismos graves.
Aunque ha sido ampliamente utilizado durante años, muchas personas no comprenden completamente su mecanismo, beneficios y posibles efectos secundarios. Este artículo explora en profundidad qué es Haemaccel, cómo se utiliza en medicina, sus ventajas y las precauciones que deben tenerse en cuenta.
¿Qué es Haemaccel y cuál es su función?
Haemaccel es un coloide sintético compuesto por gelatina polipeptídica modificada y electrolitos, que se utiliza para aumentar temporalmente el volumen plasmático en el torrente sanguíneo. Funciona de manera similar a otros expansores de volumen, como el albúmina y el dextrano, aunque su ventaja radica en su capacidad para reponer el volumen circulante de manera más rápida y efectiva.
Al ser administrado por vía intravenosa, Haemaccel atrae el agua hacia el espacio intravascular, restaurando así el volumen de sangre circulante, lo cual es esencial para mantener la presión arterial y garantizar que los órganos vitales reciban suficiente oxígeno.
Este medicamento se usa en situaciones donde los pacientes han sufrido una pérdida aguda de sangre o líquidos, por ejemplo, en cirugías mayores, traumas graves o hemorragias internas. También puede ser administrado en casos de quemaduras severas, donde la pérdida de líquidos puede desestabilizar gravemente al paciente. En tales escenarios, la administración rápida de Haemaccel puede ser crucial para evitar un colapso cardiovascular.
Composición de Haemaccel
La composición de Haemaccel incluye principalmente una solución de gelatina degradada (gelatina polipeptídica) al 3.5% en una mezcla de electrolitos, principalmente sodio, potasio, calcio y cloruro. Su osmolaridad se aproxima a la del plasma sanguíneo, lo que facilita su absorción y distribución rápida en el cuerpo sin alterar el equilibrio electrolítico natural.
Esta composición única lo convierte en una opción segura para pacientes que necesitan un aumento urgente de volumen plasmático sin la necesidad inmediata de una transfusión de sangre.
¿Cómo se administra Haemaccel?
La administración de Haemaccel se realiza mediante infusión intravenosa, lo que permite que el medicamento entre rápidamente en el torrente sanguíneo. La dosis y la velocidad de infusión varían según la gravedad de la condición del paciente y la cantidad de volumen que se necesita reponer.
En casos de emergencia, se pueden administrar grandes cantidades de Haemaccel en un período corto de tiempo, hasta que la presión arterial y el volumen circulante se estabilicen.
El uso de Haemaccel debe ser monitoreado de cerca por personal médico capacitado. Generalmente, se administra en hospitales y entornos quirúrgicos bajo la supervisión de anestesiólogos o médicos especializados en cuidados intensivos.
La rapidez con la que actúa es uno de sus mayores beneficios, pero como con cualquier medicamento intravenoso, también conlleva ciertos riesgos que deben considerarse cuidadosamente.
Usos clínicos de Haemaccel
Haemaccel es particularmente útil en las siguientes circunstancias:
- Choque hipovolémico: Cuando el cuerpo pierde una cantidad significativa de líquido, la presión arterial disminuye drásticamente, lo que compromete el suministro de oxígeno a los órganos vitales. Haemaccel se utiliza para aumentar rápidamente el volumen de sangre y evitar complicaciones mayores como el fallo de órganos.
- Cirugías mayores: Durante operaciones donde hay un riesgo de hemorragia significativa, como cirugías cardíacas o abdominales, Haemaccel puede ser utilizado como medida de apoyo para mantener la estabilidad hemodinámica.
- Traumas graves: En pacientes que han sufrido traumatismos, como accidentes automovilísticos, donde las hemorragias internas son comunes, este expansor de volumen puede marcar la diferencia entre la vida y la muerte al reponer rápidamente el volumen sanguíneo.
- Quemaduras extensas: Las quemaduras graves suelen causar la pérdida de grandes cantidades de líquido a través de la piel dañada, lo que puede llevar al choque hipovolémico. En estos casos, Haemaccel ayuda a restaurar el volumen intravascular perdido.
Beneficios de Haemaccel en comparación con otros expansores de volumen
Haemaccel tiene varias ventajas que lo diferencian de otros expansores plasmáticos y soluciones intravenosas:
- Efecto rápido y eficaz: Gracias a su composición, Haemaccel actúa de forma rápida para restaurar el volumen sanguíneo, lo que es esencial en situaciones de emergencia.
- Menor riesgo de reacciones alérgicas: En comparación con otros coloides, como el dextrano, Haemaccel tiene una incidencia más baja de reacciones anafilácticas, lo que lo hace más seguro en un amplio rango de pacientes.
- Compatibilidad con transfusiones: A menudo se utiliza en combinación con sangre o productos sanguíneos en casos de grandes pérdidas hemorrágicas, sin interferir en la coagulación ni alterar los resultados de las pruebas sanguíneas.
- Mejora del equilibrio de electrolitos: Su fórmula incluye electrolitos como sodio, potasio y calcio, que ayudan a mantener el equilibrio ácido-base en el cuerpo durante situaciones críticas.
Efectos secundarios y contraindicaciones de Haemaccel
A pesar de sus beneficios, el uso de Haemaccel no está exento de riesgos. Algunos pacientes pueden experimentar reacciones alérgicas como urticaria, fiebre, o en casos más graves, shock anafiláctico. Aunque estos casos son raros, es fundamental que el personal médico esté preparado para responder rápidamente en caso de que ocurran.
Otros efectos secundarios incluyen hipercalcemia, debido al contenido de calcio de la solución, y sobreexpansión del volumen, que puede causar sobrecarga de líquidos, especialmente en pacientes con insuficiencia cardíaca o renal. También se debe tener cuidado al administrar Haemaccel en pacientes con antecedentes de alergia a la gelatina, ya que el medicamento contiene proteínas derivadas de este compuesto.
En cuanto a las contraindicaciones, Haemaccel no debe administrarse a personas con hipersensibilidad conocida a la gelatina o con niveles elevados de calcio en la sangre. Además, no se recomienda su uso en pacientes con insuficiencia renal grave o aquellos que requieren diálisis.
Precauciones al usar Haemaccel
El uso de Haemaccel debe ir acompañado de una monitorización cuidadosa del paciente. Se deben vigilar los signos vitales, la función renal y la respuesta hemodinámica para evitar complicaciones. Es esencial controlar la velocidad de infusión y asegurarse de que el paciente no desarrolle sobrecarga de volumen, lo que podría llevar a edema pulmonar o insuficiencia cardíaca.
Además, es importante tener en cuenta que Haemaccel no reemplaza una transfusión de sangre en situaciones de hemorragia grave. Aunque ayuda a estabilizar al paciente inicialmente, se debe seguir con la administración de sangre o productos sanguíneos cuando sea necesario.
Alternativas a Haemaccel
Si bien Haemaccel es uno de los expansores de volumen más utilizados, existen alternativas en el mercado que pueden considerarse dependiendo del cuadro clínico del paciente:
- Dextrano: Este expansor de plasma también es eficaz en la reposición de volumen, aunque presenta un mayor riesgo de reacciones alérgicas y trastornos de coagulación.
- Albúmina humana: Utilizada frecuentemente en pacientes críticos, es más costosa y generalmente se reserva para situaciones en las que Haemaccel o soluciones cristaloides no son suficientes.
- Soluciones cristaloides: Como el suero salino o Ringer lactato, son soluciones más económicas y seguras, aunque menos eficaces en la retención prolongada de volumen intravascular.
Información del autor
Última actualización: [25/09/2024]